Sarcoma de Ewing da Tíbia
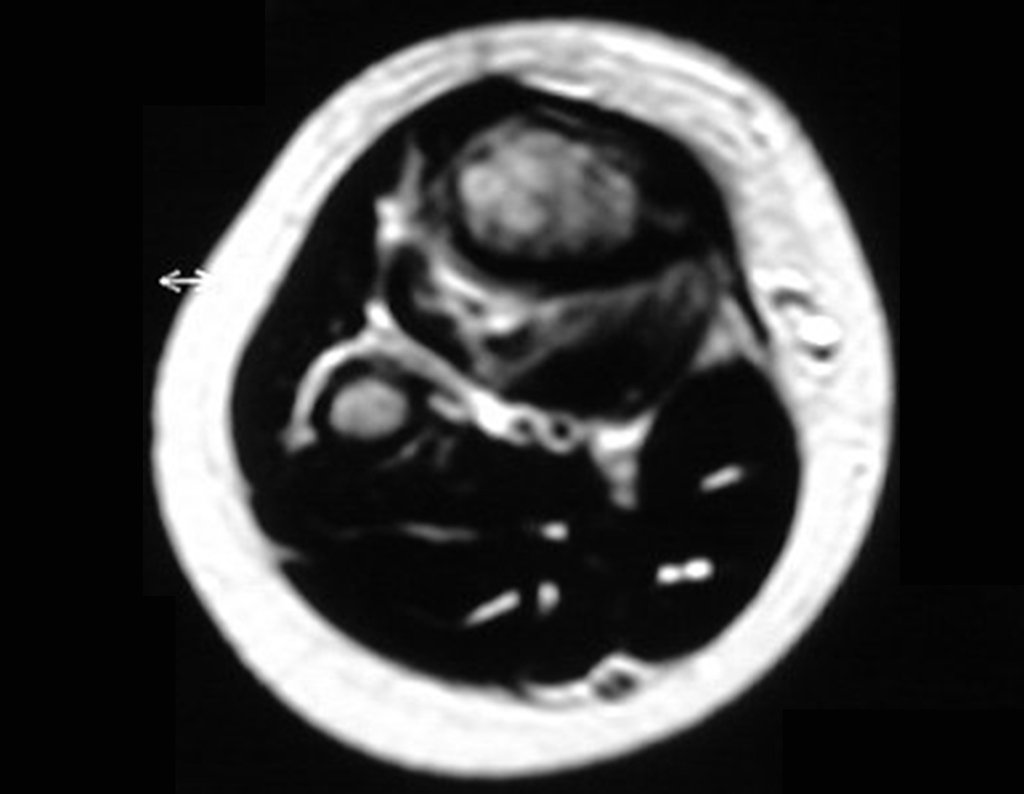
Sarcoma De Ewing Da Tíbia. Paciente com 2 anos e seis meses de idade apresentava dor na região proximal da tíbia direita associado a aumento de volume, havia onze meses. Nas radiografias solicitadas observa-se lesão intra-óssea mal delimitada, de aspecto radio denso, sugerindo lesão esclerótica. Aventou-se a possibilidade de neoplasia óssea e foram realizados exames complementares para diagnóstico e estadiamento.
O paciente foi submetido a biópsia que revelou tratar-se de sarcoma de Ewing na região metafisária proximal da tíbia direita.
O paciente foi submetido ao tratamento quimioterapico neoadjuvante, O tratamento cirurgico proposto, para o controle local do tumor, foi a ressecção da lesão, realizando-se osteotomia trans-epifisária na epífise proximal e a reconstrução com a técnica de autotransplante da fíbula ipsi-lateral com a sua epífise e a cartilagem de crescimento desta. A ressecção da região proximal da tíbia, em paciente tão jovem, acarreta perda do potencial de crescimento da fise tibial, causando grande dismetria entre os membros inferiores na idade adulta.
Esta técnica visa permitir que a cartilagem de crescimento da fíbula substitua a “fisis” da tíbia, que foi ressecada.
Realizamos, potanto, o auto-transplante da fibula para a região ressecada da tíbia, trazendo este segmento ósseo com a sua própria vascularização,mantendo a cartilagem de crescimento da região proximal da fíbula e seu potencial de crescimento.
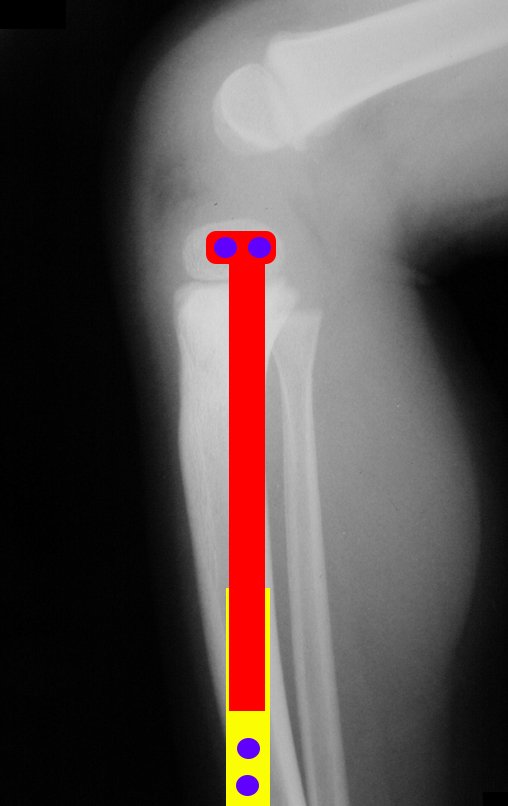
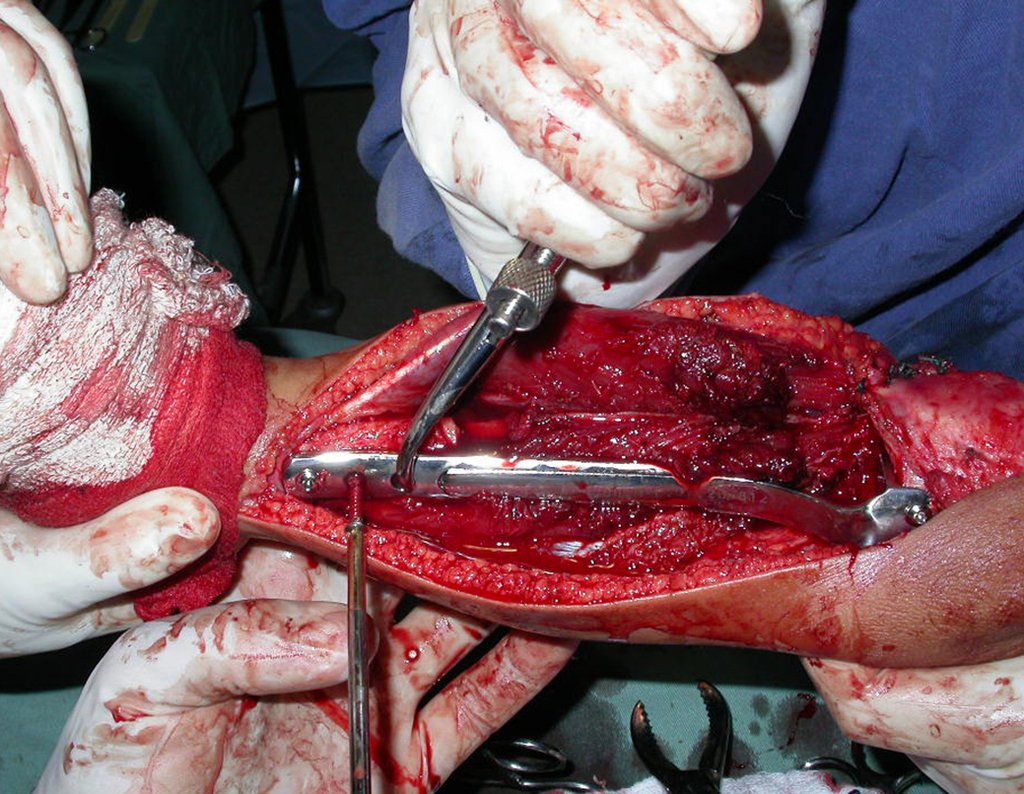
A estabilização deste conjunto é feita pelo dispositivo de fixação deslizante desenvolvido por nós, que consiste em duas placas desenhadas especialmente para este caso. Estas duas peças se conectam por um trilho trapezoidal, que garante a estabilidade entre os dois componentes e ao mesmo tempo permite o deslizamento longitudinal, para que o crescimento ósseo produzido pela fise da fibula transposta para a tíbia não seja bloqueado.
Em dezembro 2006 o paciente foi submetido a cirúrgia de ressecção do segmento metafisário proximal da tíbia, incluindo a placa de crescimento e realização do auto transplante da cartilagem de crescimento do segmento proximal da fíbula, por meio da transferência para a tíbia, sem microcirurgia.
TÉCNICA CIRÚRGICA:
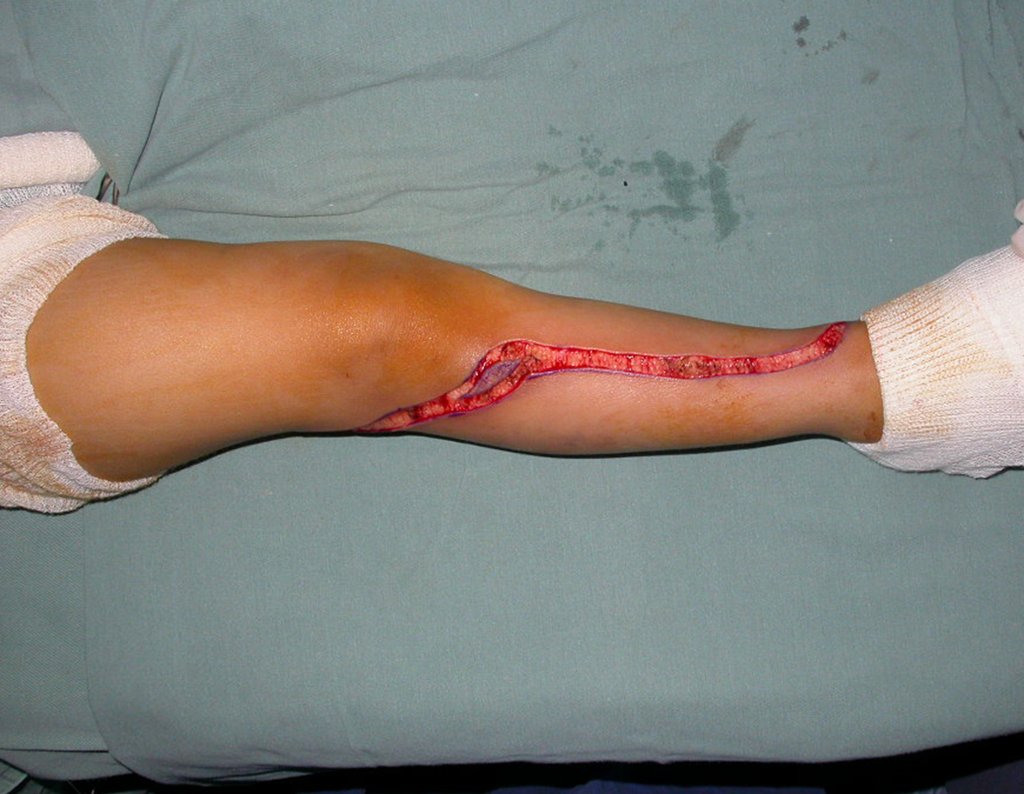
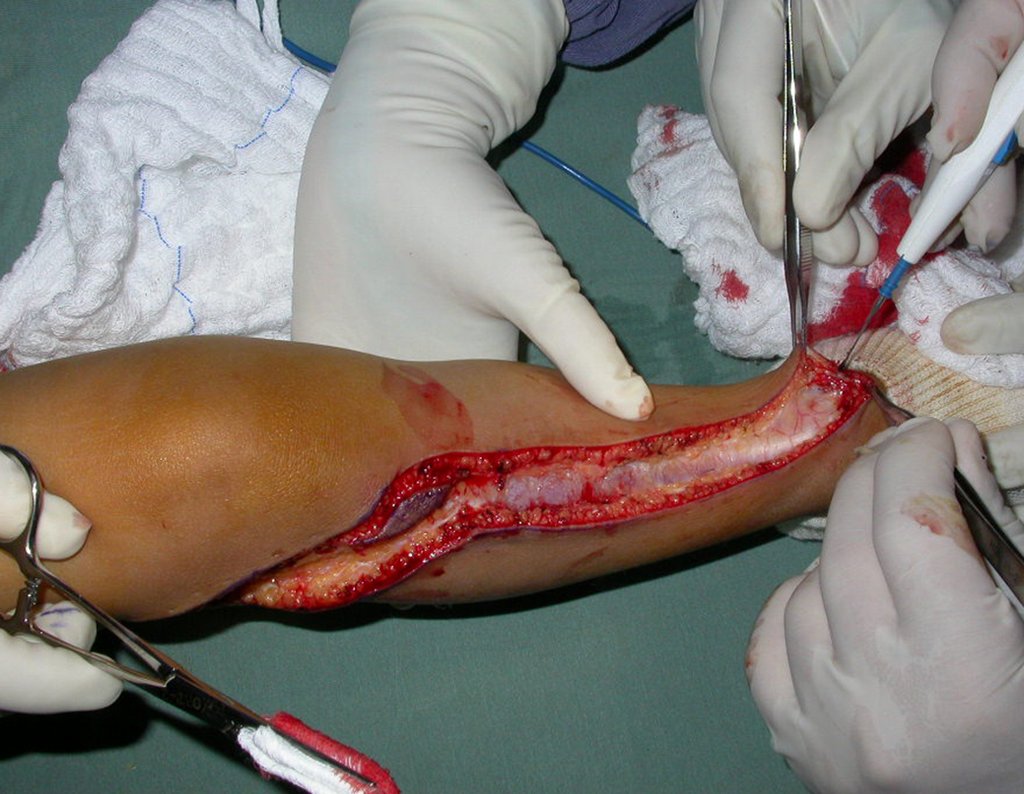
O paciente é posicionado em decúbito dorsal horizontal. Utiliza-se uma via de acesso única, curvelínea, iniciando acima da articulação tíbio-fibular proximal, descendo e curvando-se medialmente em direção à crista da tíbia e continuando distalmente dobre a face interna da tíbia, até a poucos centímetros abaixo do local onde realizar-se-á a osteotomia fibular.
O músculo tibial anterior é exposto, abre-se o perimísio e afasta-se o músculo lateralmente deixando a camada interna deste perimísio aderida ao periósteo, visando preservar a margem de ressecção oncológica da tíbia
O colo da fíbula é identificado e o nervo fibular comum isolado. A articulação tíbio-fibular proximal é abordada e a cápsula articular, juntamente com o ligamento anterior, ligamento posterior, ligamento poplíteo arqueado, ligamento colateral fibular e o tendão do músculo bíceps femoral são liberados.
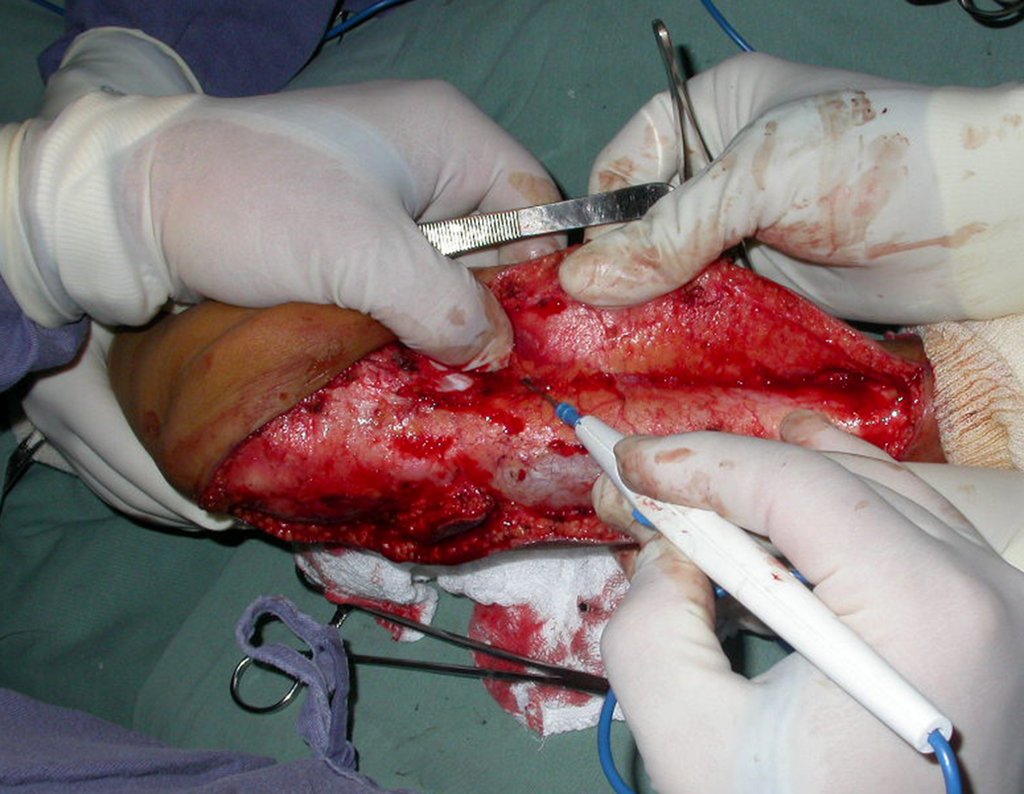
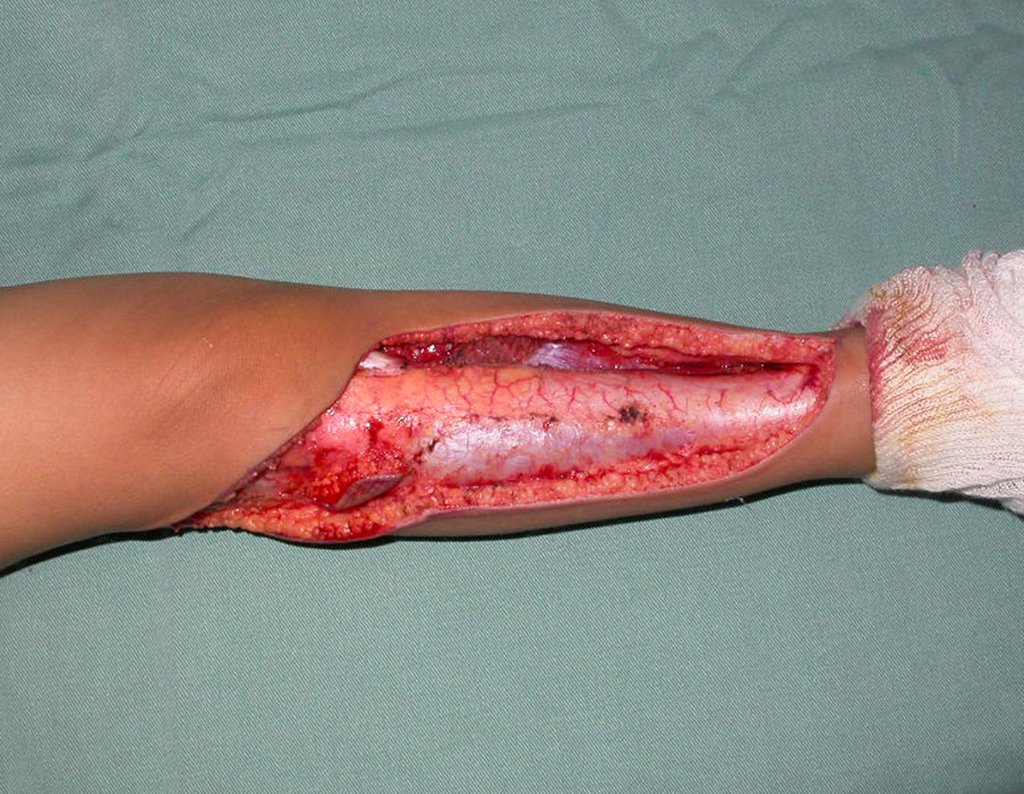
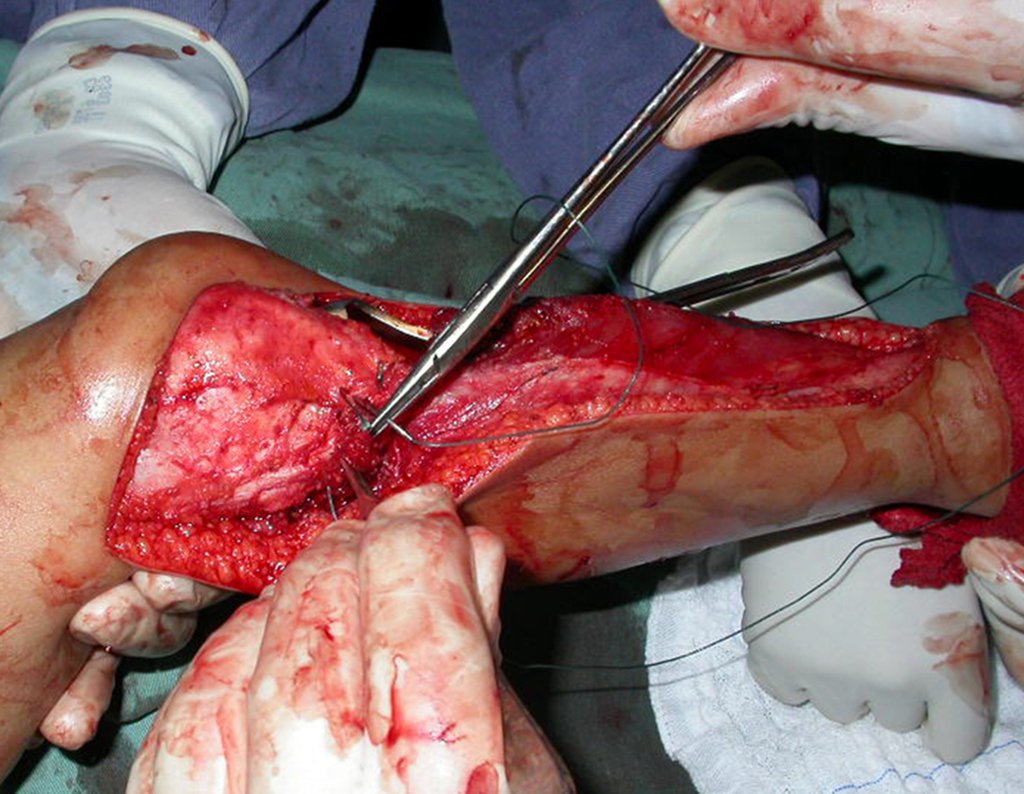
Após medir-se o segmento a ser ressecado, respeitando-se a margem oncológica, realiza-se a osteotomia distal da tíbia, na região diafisária. A musculatura posterior, do seguimento proximal, é desinserida até a região epifisária da tíbia, proximalmente. A seguir separa-se a epífise tíbial do tumor, por osteotomia transepifisária, preservando-se o máximo possível do osso epifisário com sua cartilagem articular e resseca-se o tumor.
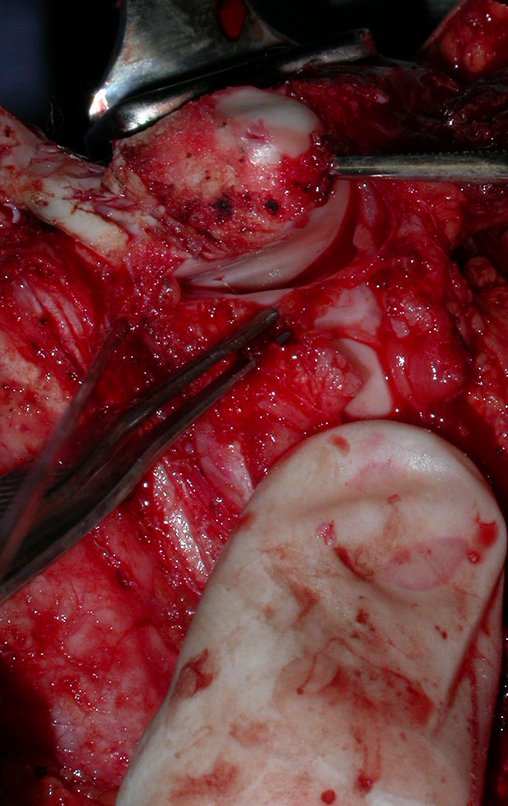
Video 2: Após a liberação, deve-se retirar a cartilagem da epífise fibular, expondo-se o núcleo de ossificação para consolidar com o tecido ósseo da epífise tibial. Este filme, exemplificando a retirada da cartilagem articular da fíbula, é de outro paciente.
Para substituir a falha óssea criada com a ressecção do segmento tibial, contendo o tumor, utilizamos para a reconstrução o segmento proximal da fíbula ipsilateral. Este é isolado da articulação tibiofibular e do ligamento colateral lateral. Realiza-se uma pequena desperiostização, de um a dois centimetros, na altura onde será feita a osteotomia na diáfise da fíbula (figura 69). Após a osteotomia esta parte desperiostizada será encavilhada dentro da medular da diafise da tíbia.
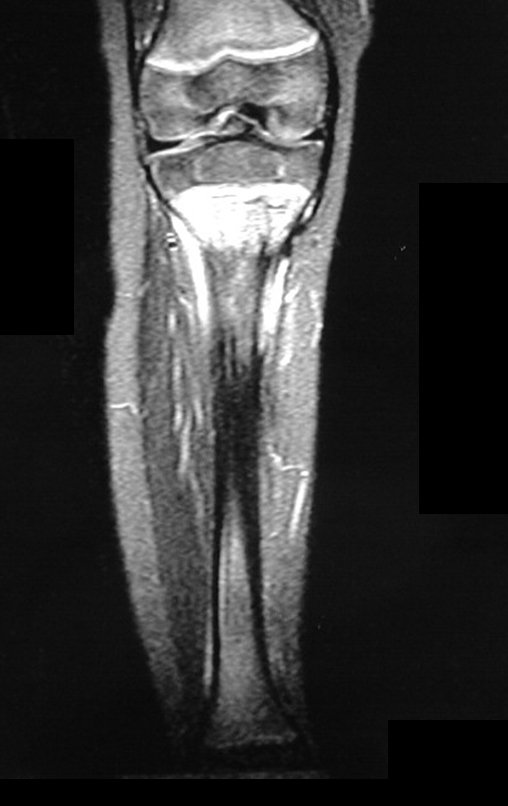
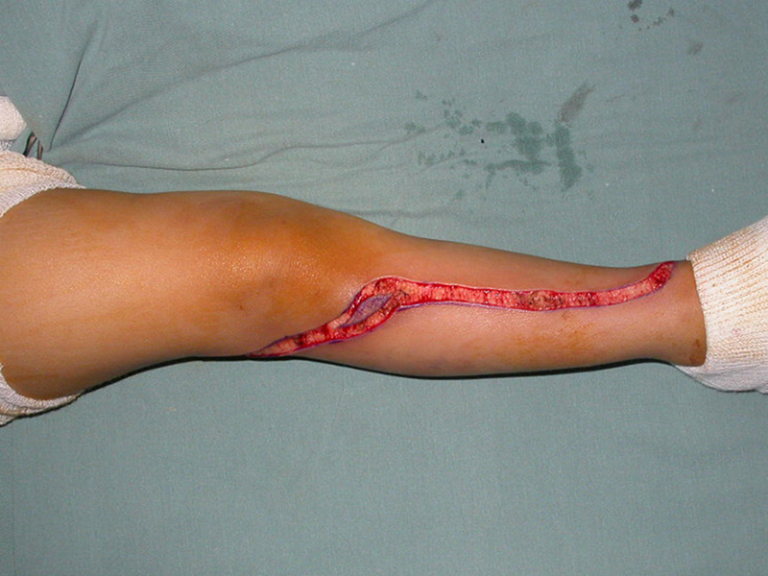
Após a cirurgia, a perna foi mantida em órtese, especialmente confeccionada para o caso, e a carga foi iniciada no terceiro mês de pós-operatório. Nos oito meses seguintes foi observado crescimento de aproximadamente 0,3 cm da fibula transposta. Houve consolidação óssea distal da fibula transposta com a tíbia, juntamente com hipertrofia inicial da fibula que puderam ser radiograficamente comprovadas. O paciente continuou com a quimioterapia adjuvante e iniciou deambulação sem proteção cinco meses após a cirurgia. Isso é possível devido a estabilidade proporcionada pelo dispositivo de fixação interna deslizante.
Nesta oportunidade decidimos por aguardar o final da quimioterapia adjuvante para reoperar visando promover a consolidação da epífise fibular com a epífise tibial e corrigir a deformidade.
Em novembro de 2007 sofre fratura do fêmur, que foi tratada incruentamente com gesso pelvico podálico por seis semanas. Teve boa evolução. Em 17 de dezembro de 2007 retiramos o gesso e liberamos para carga, mantendo o planejamento para operar após o término da quimioterapia pós operatória.
Em abril realizamos exames de imagem para controle. A cintilografia pós operatórias demonstram a concentração de tecnésio na região proximal da fíbula direita transposta, indicando indiretamente a manutenção do potencialmente de crescimento da fise da fíbula após a transposição, bem como evidencia a captação do calo da fratura ocorrida no fêmur.
Autor do Caso
Autor : Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel:+55 11 99863-5577 Email: drpprb@gmail.com