Osteoma Osteóide e Corpo Estranho.
Osteoma Osteóide e Corpo Estranho. Paciente masculino, 37 anos, com história de dor na região posterior do terço distal da perna esquerda, iniciada em 2016, sem história de trauma, com piora noturna e melhora relacionada ao uso de salicilatos.
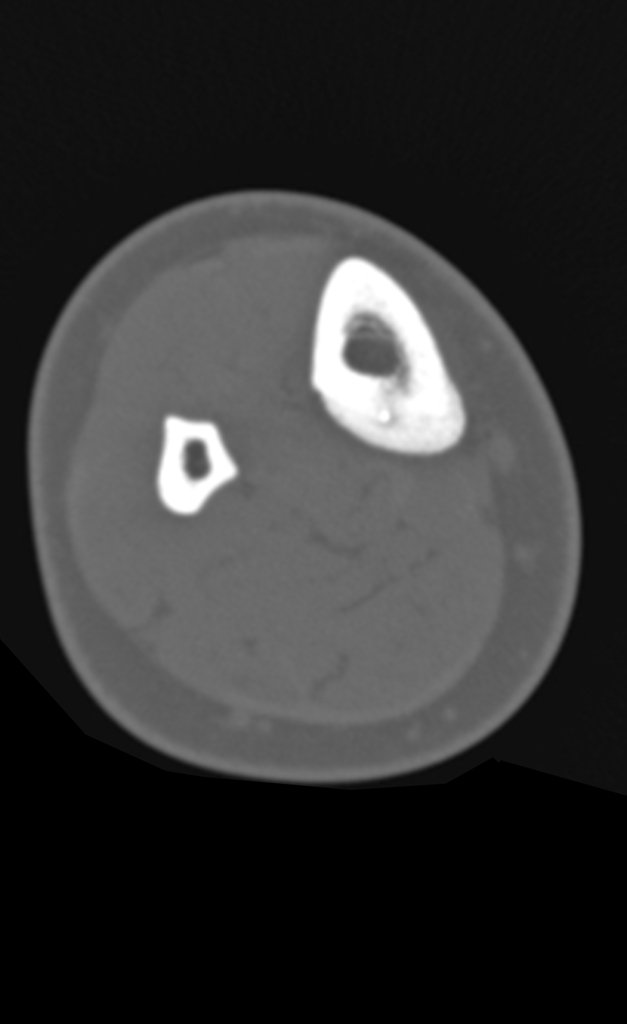
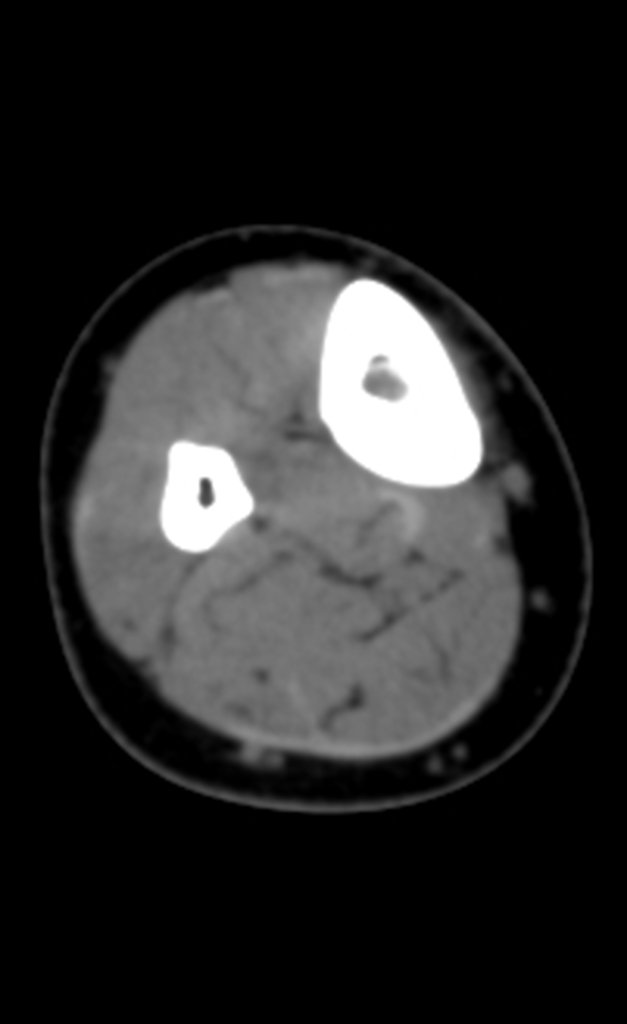
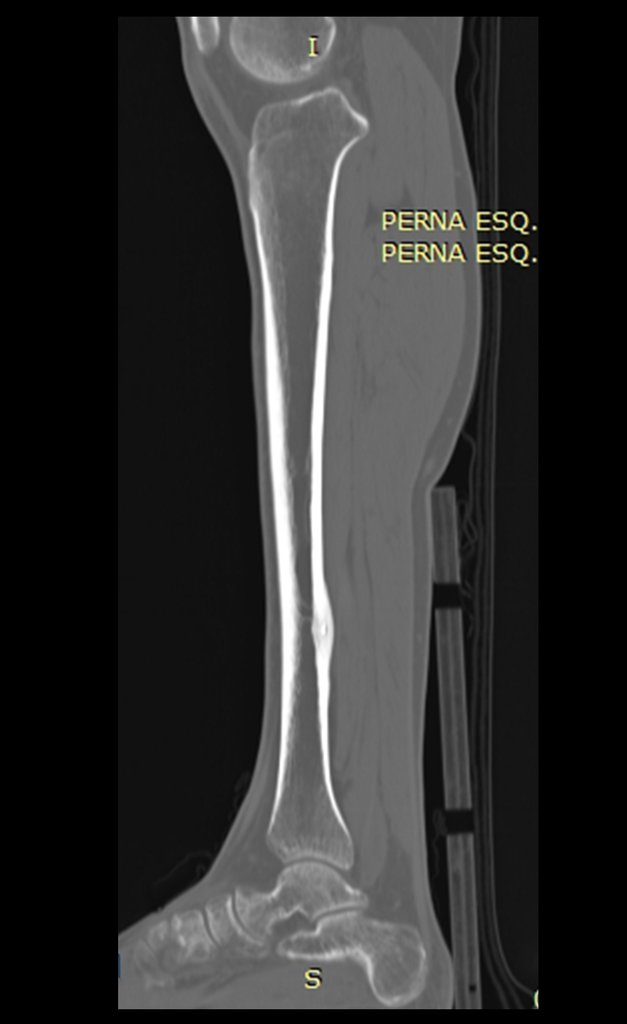
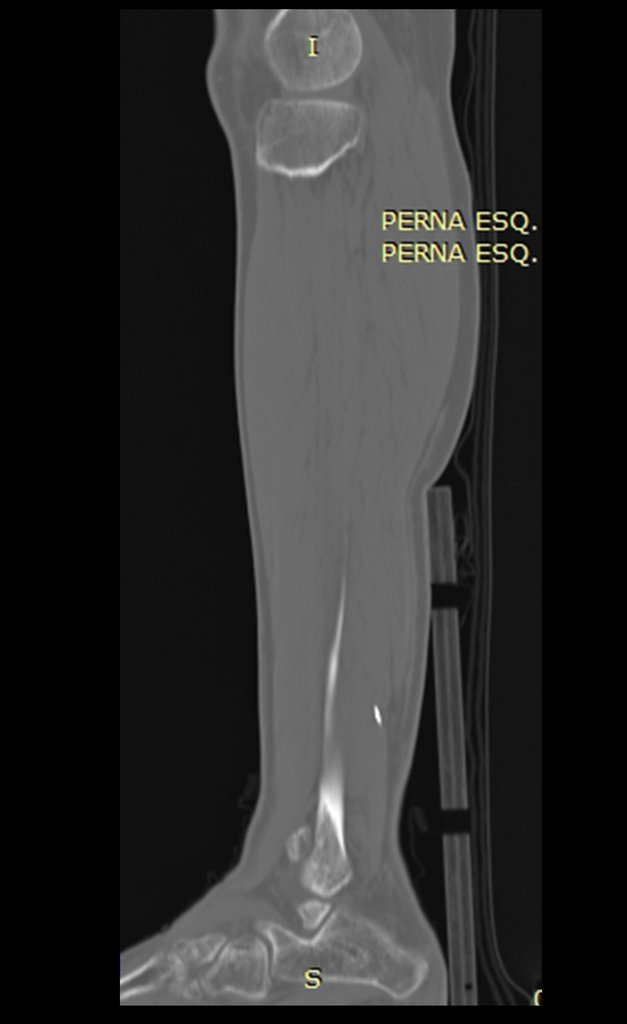
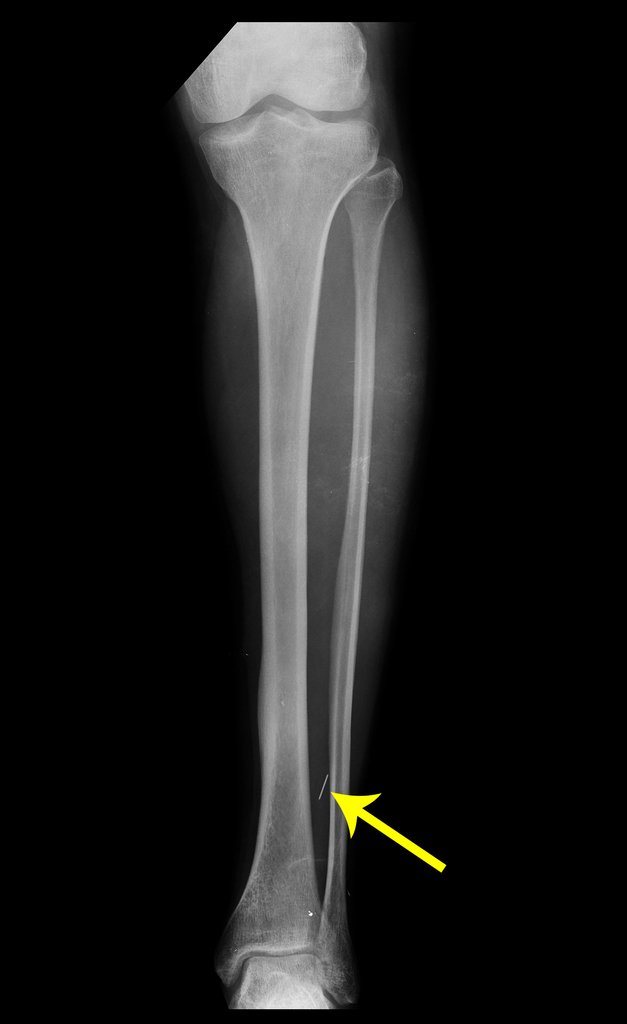
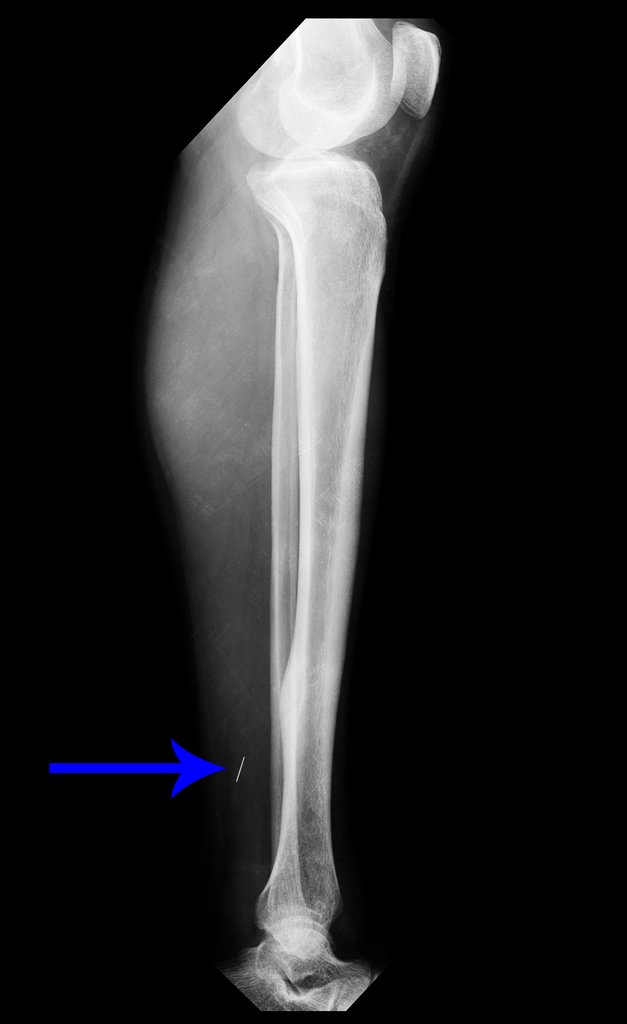
Na radiografia e tomografia, figuras 1 a 8, evidenciou-se imagem esclerótica com aumento da espessura da cortical óssea da tíbia distal E, com aparente nicho central. Osteoma osteóide?
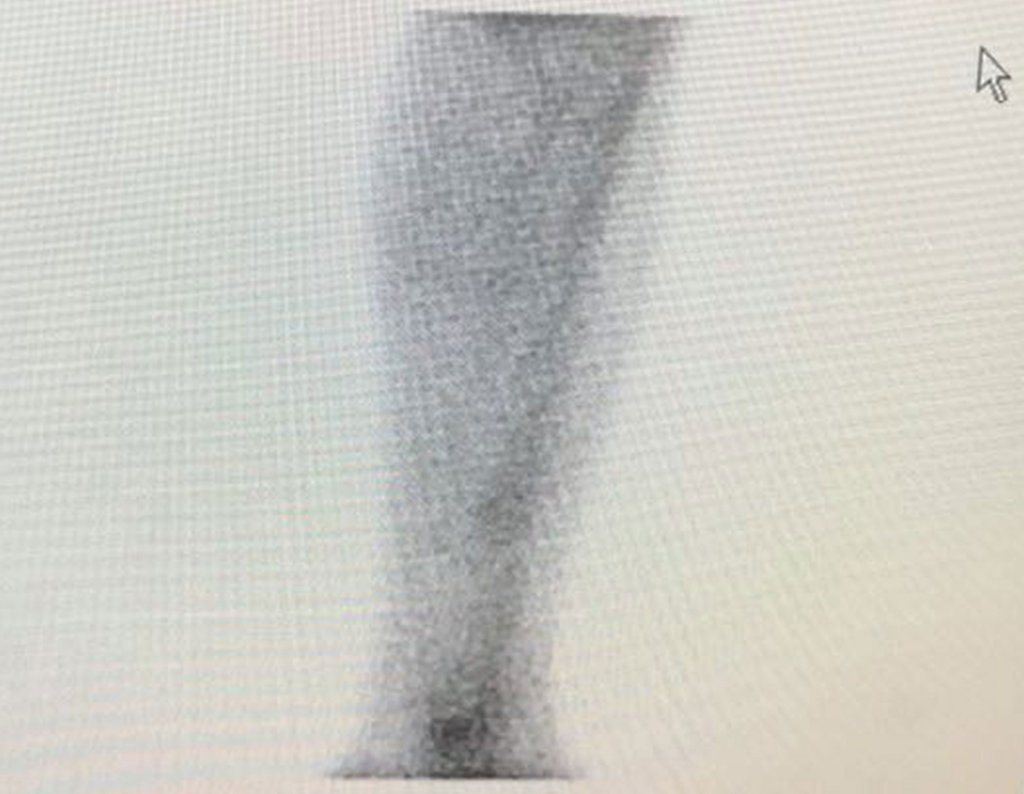
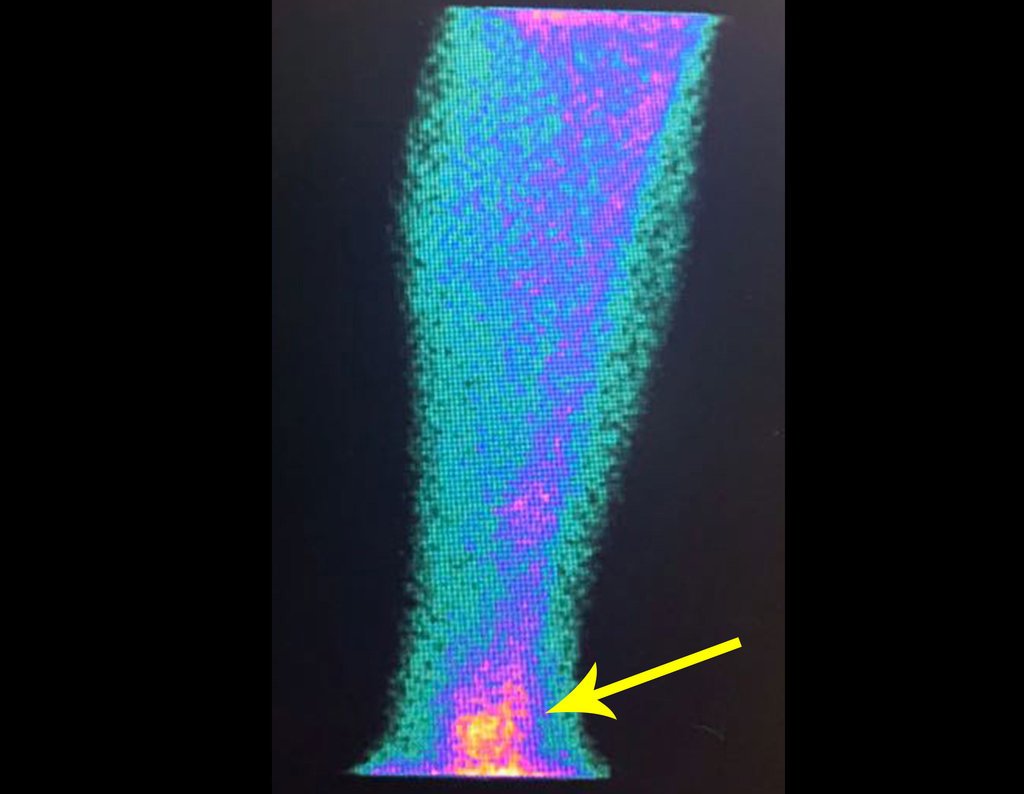
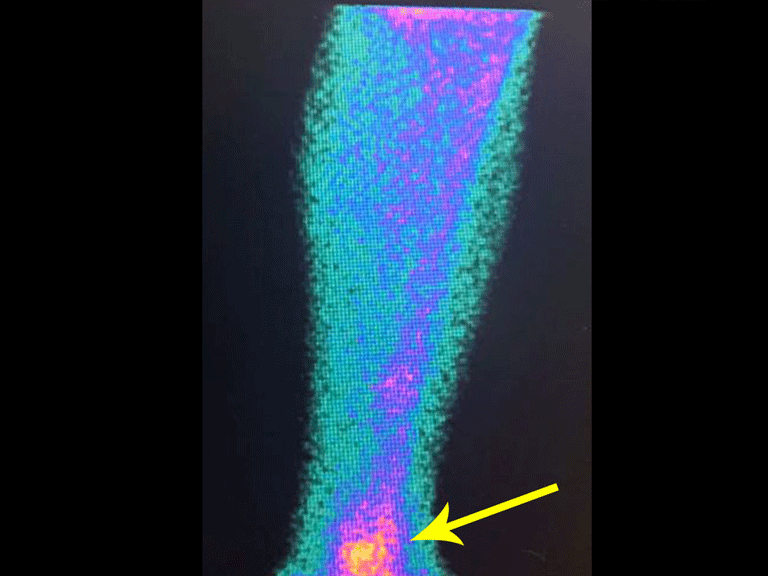
Para planejar a ressecção da lesão, utilizando-se de cirurgia radioguiada, com auxílio do gammaprobe. realizamos primeiramente uma cintilografia óssea na vespera da cirurgia. Este mapeamento ósseo deve ser realizado preferencialmente entre 3 e 12 horas antes do procedimento, para se ter a melhor concentração do radiofármaco no tumor, figuras 9 a 12.
A cirurgia foi programada para a manhã seguinte ao planejamento com Tecnésio.
Infelizmente o procedimento cirúrgico foi suspenso devido à crise hipertensiva. Após 15 dias, no reagendamento ambulatorial, o paciente queixou-se de fortíssima dor nos tecidos moles da face póstero-lateral da perna, com muita sensibilidade a um simples toque. Esta dor era de caráter contínuo com piora a flexo-extensão do tornozelo, não compatível com o quadro de osteoma osteóide. Processo inflamatório?
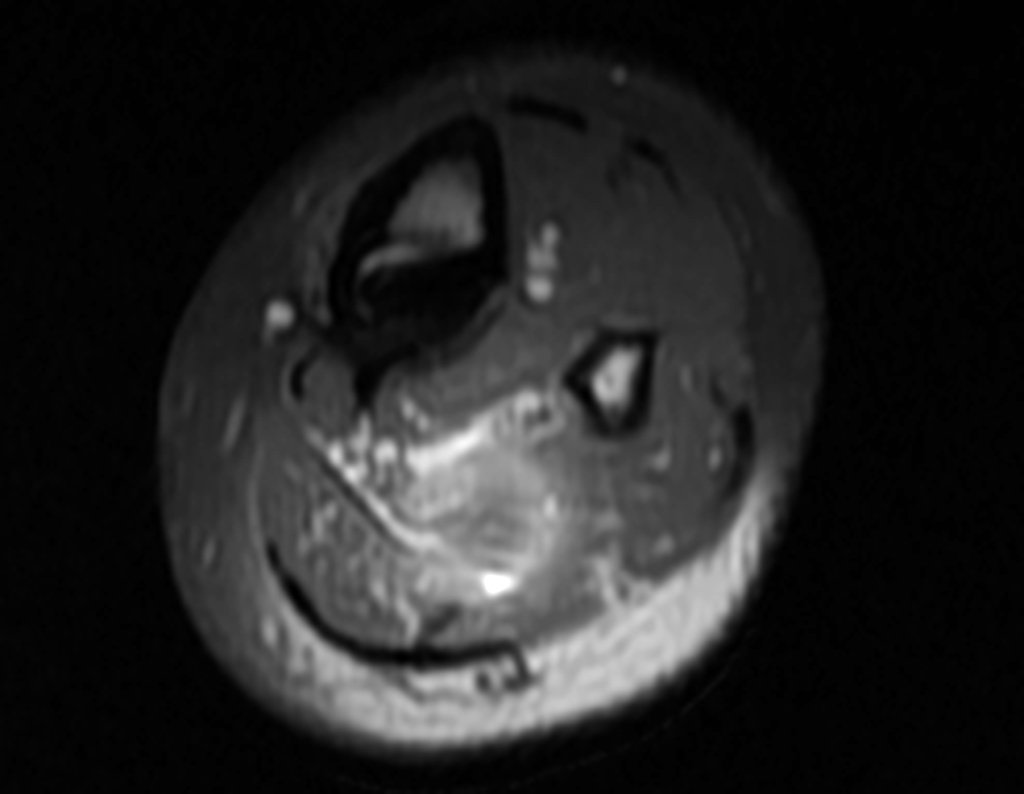
Visando esclarecer este quadro clínico, solicitamos um estudo de ressonância magnética, figuras 13 a 18.
Essas alterações encontradas estão localizadas nos tecidos moles, nada tendo a ver com o osteoma osteóide existente na cortical óssea da tíbia destacados nas figuras anteriores. A que lesão corresponderiam essas imagens?
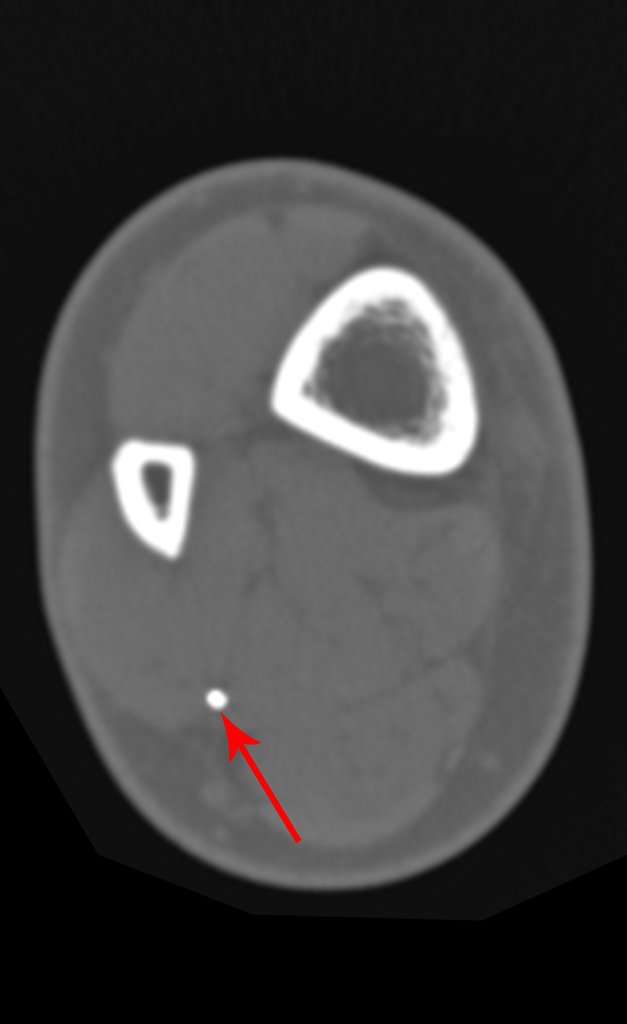
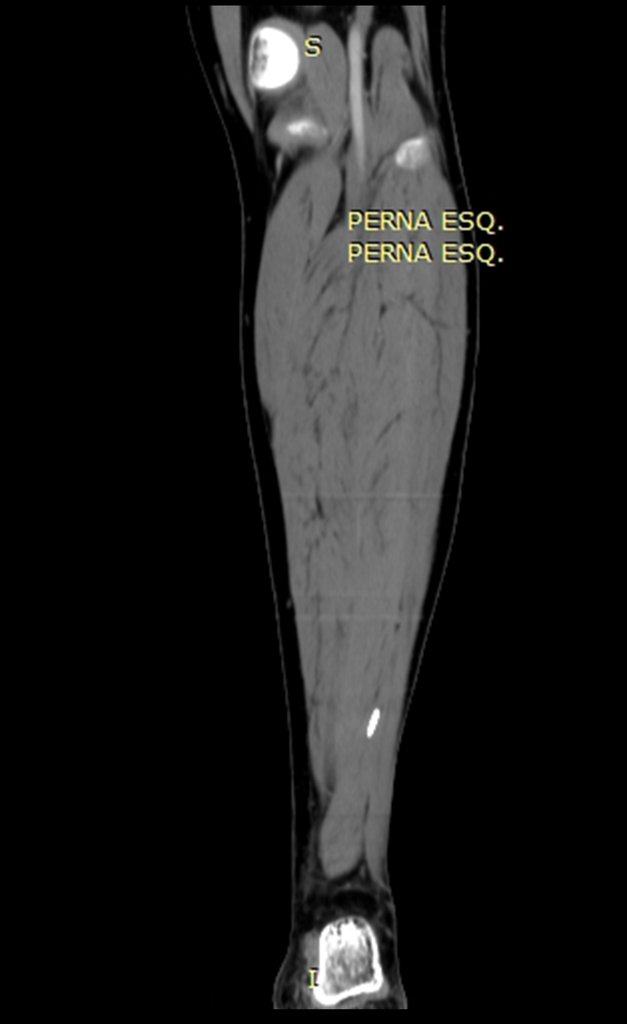
Procurando esclarecer estudamos a tomografia com cortes mais finos, que apresentou imagem cilíndrica, figuras 19 a 22.
Os cortes coronais e sagitais, com densidade para osso e tecidos moles continuaram a mostrar esta imagem radio-opaca que, nestes cortes revelaram serem lineares, figuras 23 a 26. Artefato metálico???
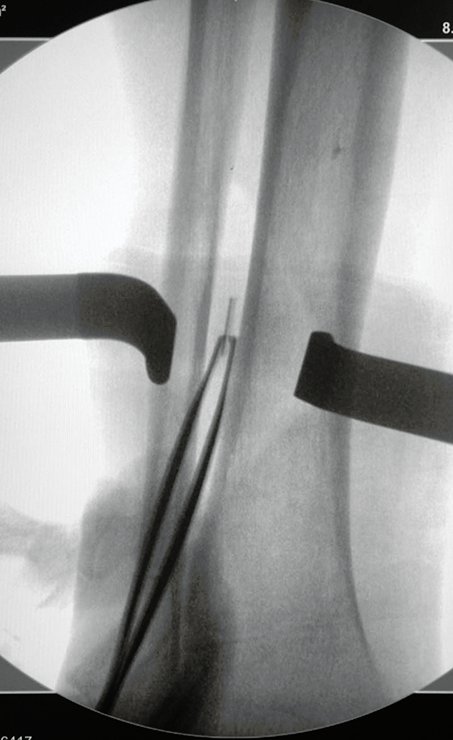
Esta imagem é de um possível corpo estranho, que estava assintomático até a realização da cintilografia óssea. Esta manifestação clínica ocorreu após a manipulação com o Gamma probe, cujo corpo estranho passou a irritar as estruturas dos tecidos moles desta região (músculo/nervo), ocasionando processo irritativo local, com significativa sintomatologia. Após a ressonância magnética a dor aumentou, ocasionando claudicação. Esta piora pode ter sido provocada por movimentação devido à atração magnética da ressonância.
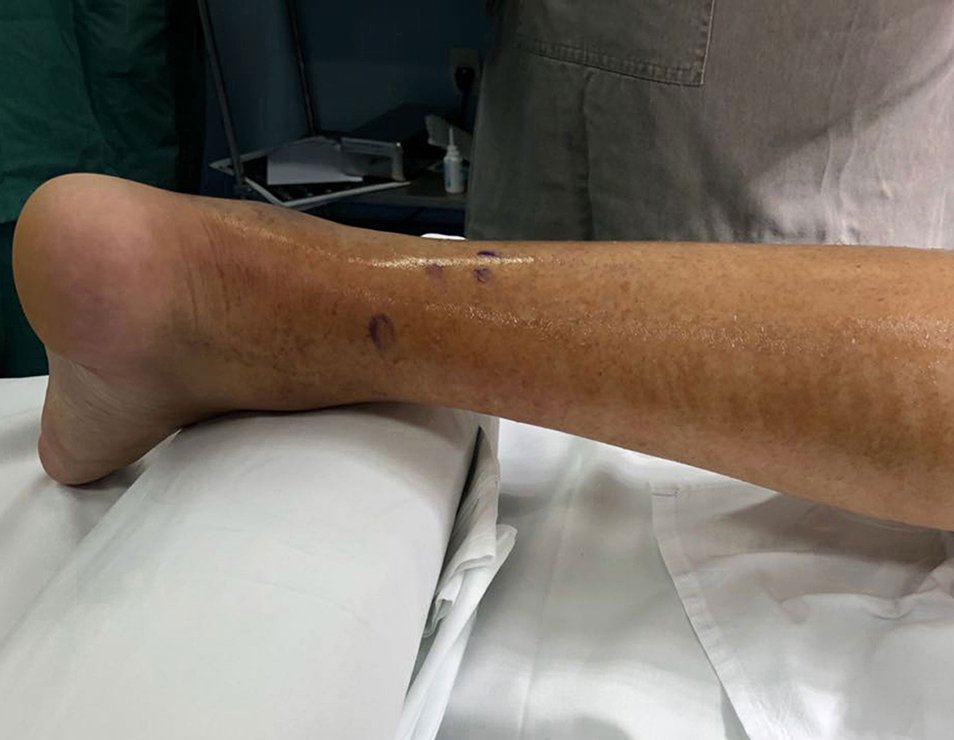
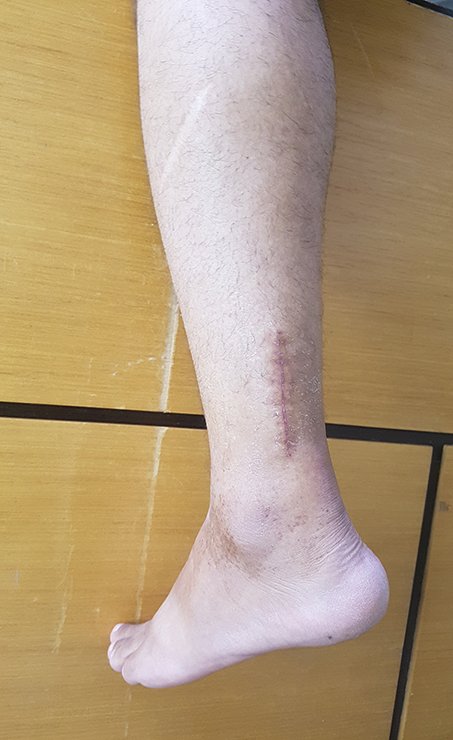
Optamos pela exerése deste provável corpo estranho em primeiro tempo, figuras 30 a 37.
No retorno ambulatorial após seis semanas da retirada do corpo estranho o paciente referiu desaparecimento da dor aguda e incapacitante mas referiu a persistência da dor noturna provocada pelo osteoma osteóide.
Foi programada a cirurgia para a exerese do tumor, seguindo o planejamento inicial com o auxílio da gammagrafia, a ser realizada brevemente.
Autor do Caso
Autor : Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel:+55 11 99863-5577 Email: drpprb@gmail.com