Condroma
Condroma
O condroma é um tumor benigno que se desenvolve a partir de células da cartilagem, tendo como principais locais de ocorrência os ossos curtos das mãos e dos pés. Geralmente, pode apresentar-se como uma lesão solitária ou, em alguns casos, afetar múltiplos ossos, caracterizando o que é conhecido como encondromatose.
A encondromatose unilateral, por sua vez, é uma forma de discondroplasia que recebe o nome de doença de Ollier. Já a Síndrome de Maffucci é caracterizada pela presença de múltiplos encondromas associados a hemangiomas.
Embora o condroma tenha sua predileção nos ossos curtos, ocasionalmente pode ser encontrado em ossos longos, como o fêmur distal, o úmero proximal e a tíbia. Nessas localizações, é importante fazer o diagnóstico diferencial com outras condições, como o infarto ósseo, que geralmente é assintomático e pode ser identificado por achados radiográficos, e o condrossarcoma central grau I, que é sintomático evolui lentamente com o tempo e causa erosão na cortical interna do osso, cada vez maior.
Diferenciar histologicamente entre condroma e condrossarcoma grau I pode ser desafiador, sendo preferível uma abordagem de observação clínica e radiográfica para determinar a conduta adequada, visto que o condrossarcoma grau I é de lenta evolução, o que permite a observação em curtos espaços de tempo, três a seis meses, realizando exames de imagem. Caso ocorra alteração, com piora das imagens, a lesão deve ser considerada como condrossarcoma grau I e tratada como tal. O diagnóstico histológico nesta neoplasia é controverso.
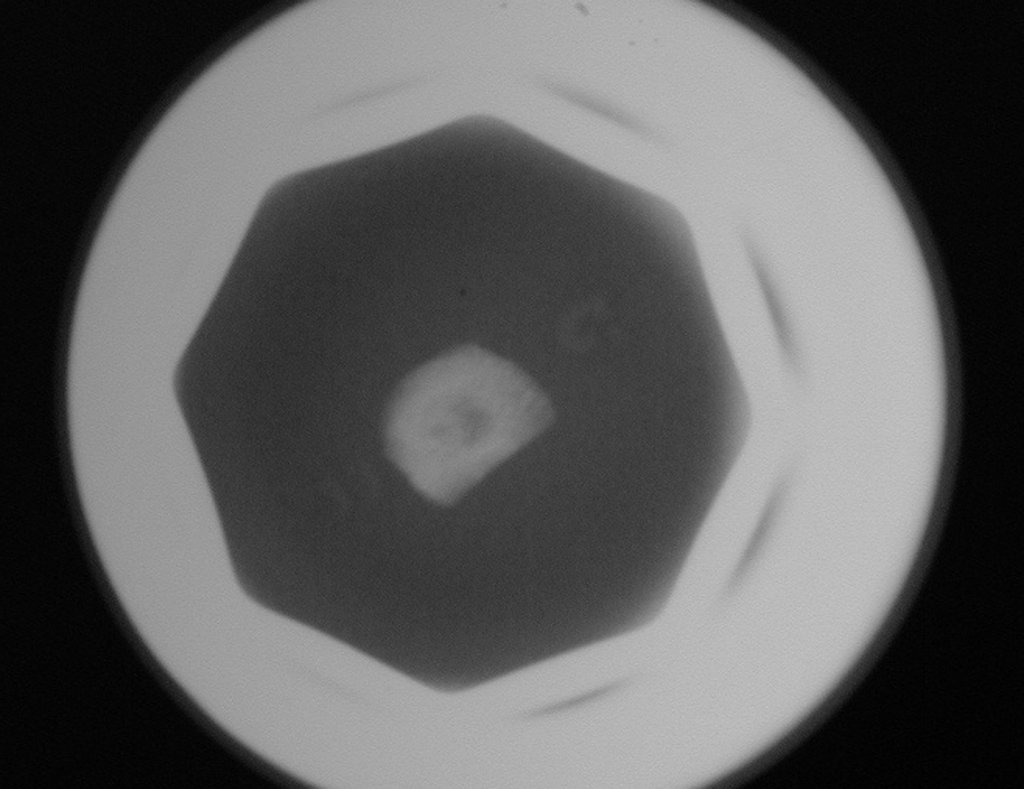
Radiograficamente, o condroma é caracterizado por uma lesão de rarefação, ocasionalmente com focos de calcificação, podendo resultar em deformidades ósseas.
O tratamento do condroma assintomático, descoberto por acaso, pode ser apenas a observação, pois geralmente não evolui e comporta-se como uma cicatriz, sendo apenas um achado de exame. A curetagem de um “condroma”, que na realidade tratava-se de um condrossarcoma grau I, pode levar a disseminação do tumor dificultando a cirurgia correta de ressecção com margem oncológica.
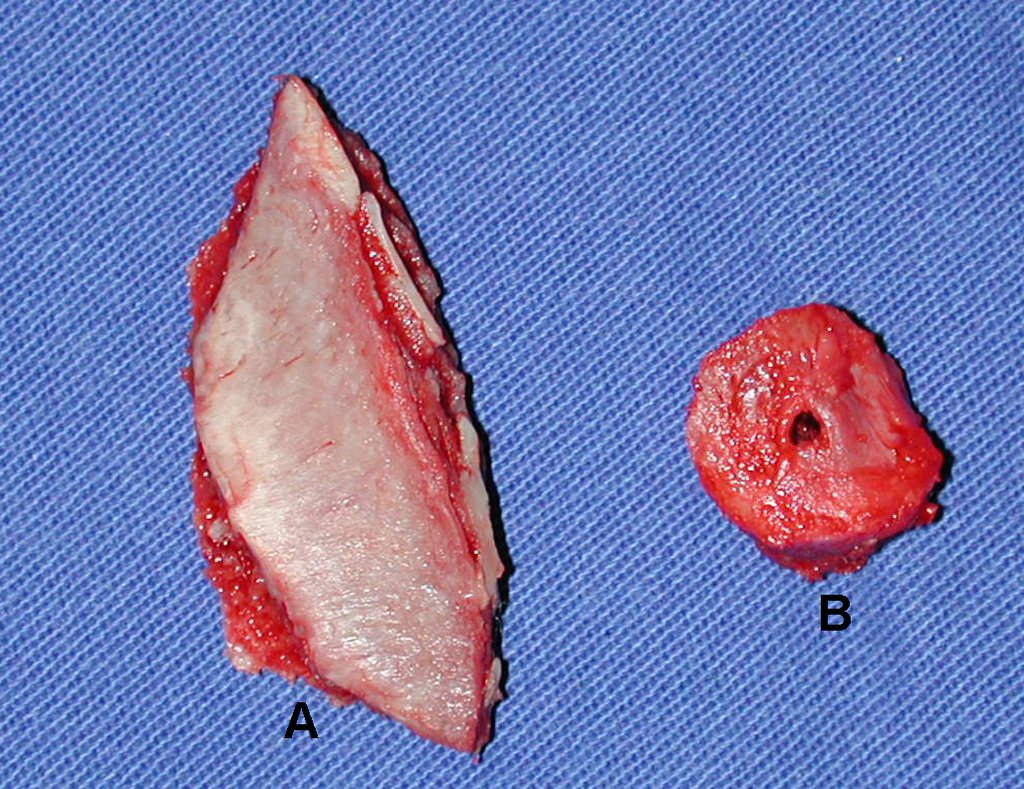
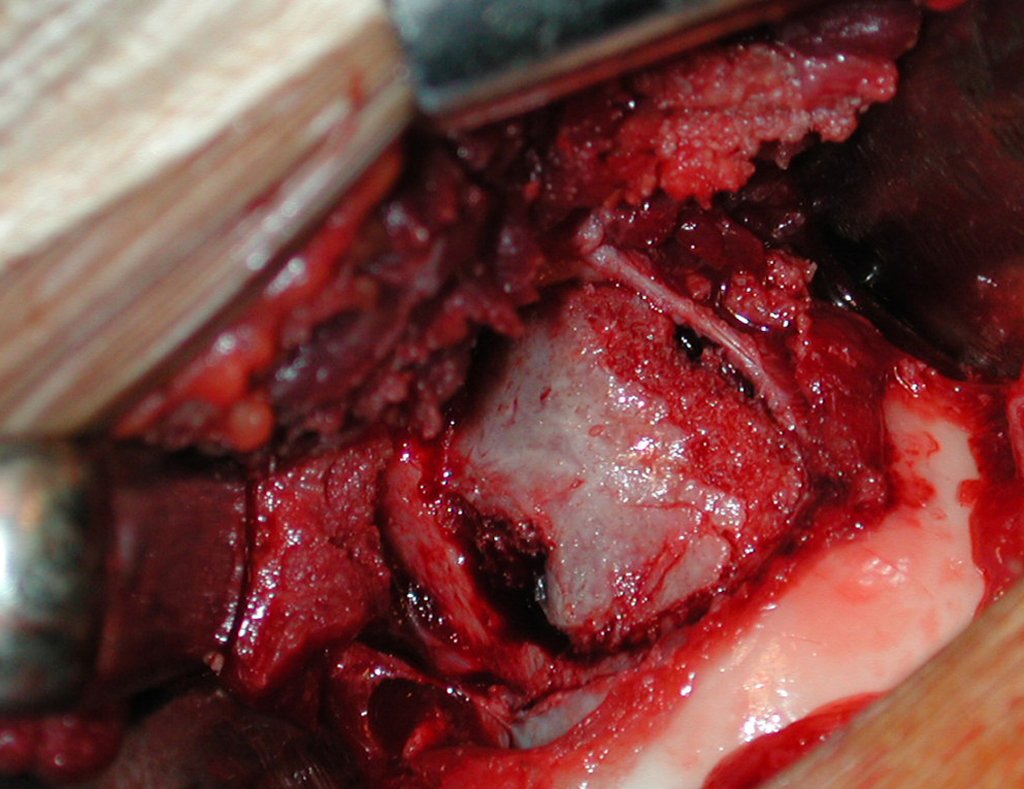
Quando o condroma afeta a superfície externa dos ossos, é denominado condroma justa-cortical e geralmente requer tratamento cirúrgico por meio de ressecção parcial parietal.
O condroma é um tumor benigno de cartilagem, geralmente inofensivo, mas que requer acompanhamento e, em alguns poucos casos, caso haja evolução, com aumento da lesão, há a necessidade de intervenção cirúrgica, com ressecção do tumor com margem oncológica, para garantir o melhor resultado para o paciente, evitando recidivas.
O acompanhamento clínico, do paciente sem sintomas, deve ser feito com imagens aos 3 meses, 6 meses e posteriormente a cada ano para o diagnóstico precoce e o tratamento adequado e a tempo de um eventual condrossarcoma grau I, permitindo que esta lesão seja tratada da forma correta e em bom tempo.
Autotransplante da Fíbula para a Tíbia. Publicamos em 2016 artigo atualizado com a evolução deste caso, com dezesseis anos de acompanhamento, veja em: .http://springerplus.springeropen.com/articles/10.1186/s40064-016-2042-7
Autotransplante da Fíbula para a Tíbia Com a Placa Epifisária Proximal
Veja o artigo deste dispositivo de fixação interna extensível, que desenvolvemos, bem como a utilização desta técnica nos dois primeiros casos, que foi publicada na Revista Brasileira de Ortopedia – Vol. 36, No 7 – Julho de 2001, Figura 166. Este artigo completo pode ser acessado e baixado em PDF diretamente no link abaixo:
https://oncocirurgia.com.br/2015/08/19/dispositivo-de-fixacao-interna-extensivel/
Esta técnica, de auto transplante de cartilagem de crescimento, foi divulgada em vários congressos nacionais e internacionais, nestes últimos anos.
Realizamos pesquisa em cachorros da raça Poodle, em parceria com a Faculdade de Veterinária de Botucatu. Este trabalho resultou em Tese de Mestrado, na Área de Medicina Veterinária, na qual atuamos como Co-Orientador. Posteriormente esta tese foi publicada em periódico internacional, na ZEITSCHRIFTEN – VETERINARY AND COMPARATIVE ORTHOPAEDICS AND TRAUMATOLOGY – ARCHIVE – ISSUE 2 2008, Figura 167. Este artigo está disponível clicando Aqui
Publicamos em 2016 artigo atualizado com a evolução deste caso, com dezesseis anos de acompanhamento, veja o artigo clicando Aqui
AUTOTRANSPLANTE DA FÍBULA PARA A TÍBIA COM A PLACA EPIFISÁRIA PROXIMAL
INTRODUÇÃO
O terço proximal da tíbia, na população esqueleticamente imatura, abriga uma fise de crescimento responsável por aproximadamente 30% do comprimento final do membro, na fase adulta1. Essa região é também o segundo local mais frequente na incidência de tumores ósseos primários, atrás apenas do terço distal do fêmur2.
Os tumores que surgem na região proximal da tíbia antes da maturidade esquelética, podem acometer a fise de crescimento e gerar discrepâncias no comprimento final dos membros inferiores (figura 1)2.
A ressecção de tumor, neste segmento da tíbia, demanda uma reconstrução do defeito ósseo gerado, que, pela baixa idade, pode ter resultados insatifatórios com métodos tradicionais, indicando-se a amputação como alternativa3.
Dentre os métodos de reconstrução para este segmento, podemos citar a substituição por endoprótese não convencional, emprego de enxerto homólogo ou autólogo e o transporte ósseo, sendo que nenhum deles substitui a função da fise de crescimento comprometida4-8.
O emprego da fíbula vascularizada, para preencher defeitos ósseos, ganhou grande impulso com o desenvolvimento da técnica microcirúrgica, pois possibilita o uso da fíbula contralateral9-13.
A utilização do segmento proximal da fíbula com sua fise, por meio de técnica microcirúrgica, tornou possível, pela primeira vez, reconstruir as falhas ósseas e restabelecer o crescimento longitudinal do osso, exigindo no entanto, equipe especializada, bem como materiais e equipamentos especiais e de alto custo, estando sujeita a diversas complicações14.
O objetivo deste trabalho é apresentar uma nova técnica cirúrgica, para reconstrução de lesões ósseas que comprometem a região proximal da tíbia e a sua placa de crescimento, em crianças. Essa técnica consiste na transposição da fíbula ipsilateral, juntamente com a sua fise de crescimento, preservando a irrigação sanguínea e a capacidade de crescimento longitudinal, sem necessidade de técnica microcirúrgica, utilizando uma única via de acesso cirúrgico. Descrevemos dois casos onde essa técnica foi utilizada.
MÉTODOS
Foram analisados restrospectivamente os prontuários de dois pacientes portadores de sarcoma ósseo na região proximal da tíbia que apresentavam compromentimento da cartilagem de crescimento, os quais foram tratados cirurgicamente pela técnica de autotransplante do segmento proximal da fíbula para a tíbia, desenvolvida pelo Dr. Pedro Péricles Ribeiro Baptista, no Departamento de Ortopedia da Santa Casa de São Paulo.
Descrição da técnica cirúrgica
O paciente é posicionado em decúbito dorsal horizontal. Utiliza-se uma via de acesso única, curvelínea, iniciando acima da articulação tíbio-fibular proximal, descendo anteriormente pela crista da tíbia e curvando-se medialmente, poucos centímetros abaixo do local que realizar-se-á a osteotomia fibular (figura 2a).
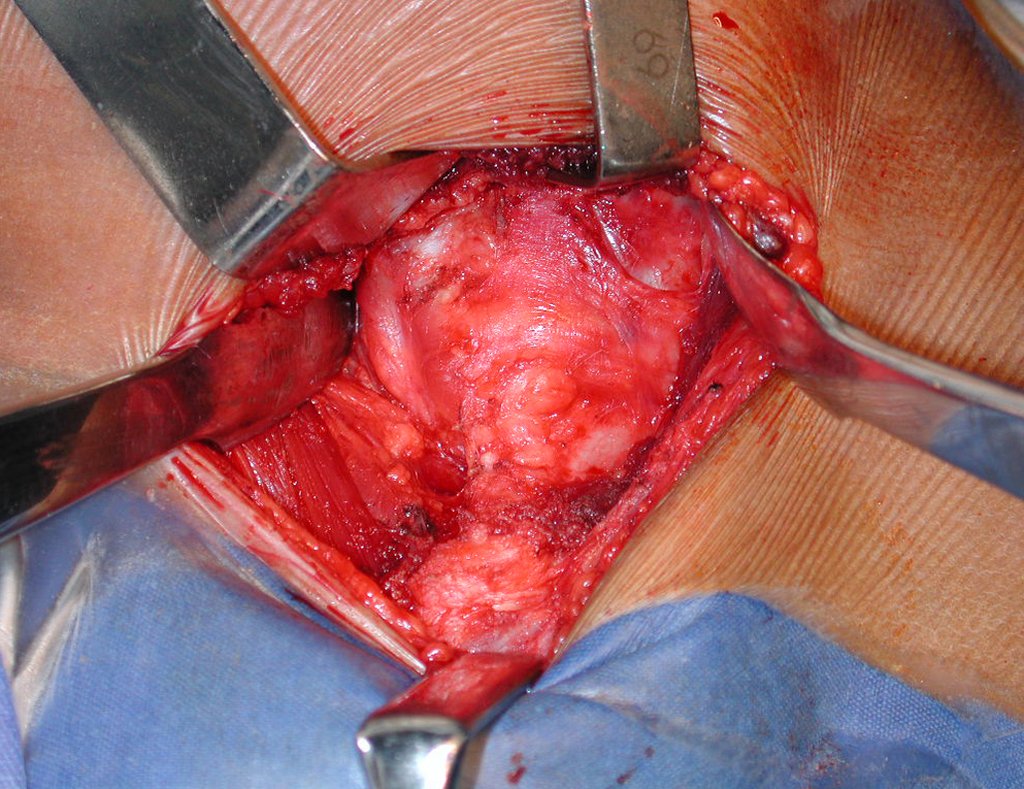
O músculo tibial anterior é exposto, abre-se o perimísio e afasta-se o músculo lateralmente deixando a camada interna deste perimísio aderida ao periósteo, visando preservar a margem de ressecção oncológica da tíbia (figura 2b).
O colo da fíbula é identificado e o nervo fibular comum isolado. A articulação tíbio-fibular proximal é abordada e a cápsula articular, juntamente com o ligamento anterior, ligamento posterior, ligamento poplíteo arqueado, ligamento colateral fibular e o tendão do músculo bíceps femoral são liberados (figura 2c).
A epífise proximal da tíbia juntamente com a tuberosidade anterior são isoladas da região metafisária (figura 2d). Um fio de Kirschner é passado nesta epífise, horizontalmente, no ponto onde será feita a fixação proximal e a posição da placa é então verificada (figura 3a).
Mede-se o segmento a ser ressecado, seguindo a margem oncológica, e realiza-se a osteotomia distal da tíbia, na região diafisária. A musculatura posterior, desta porção, é desinserida até a região epifisária proximal. A seguir separa-se a epífise tibial do tumor, por osteotomia transepifisária, preservando-se o máximo possível do osso epifisário com sua cartilagem articular e resseca-se o tumor (figuras 3b e 3c).
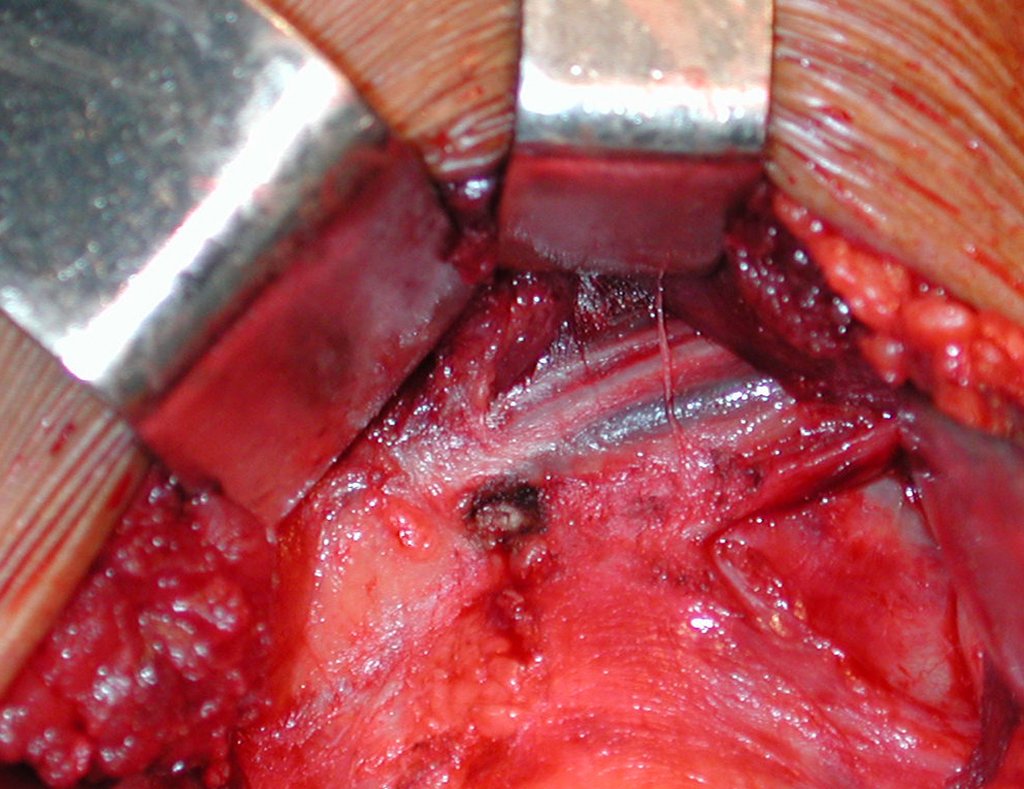
Para substituir esta falha óssea, utiliza-se o segmento proximal da fíbula ipsilateral, que é isolado da articulação tibiofibular e do ligamento colateral lateral. Realiza-se uma pequena desperiostização, de um a dois centímetros, na altura onde será feita a osteotomia na diáfise da fíbula (figura 4a). Após a osteotomia esta parte desperiostizada é encavilhada na diáfise da tíbia (figura 4b).
Translada-se o segmento proximal da fíbula, juntamente com toda a musculatura e suas artérias nutrícias, para o centro da epífise tibial remanescente e insere-se o ligamento colateral fibular no periósteo da tíbia (figura 4c).
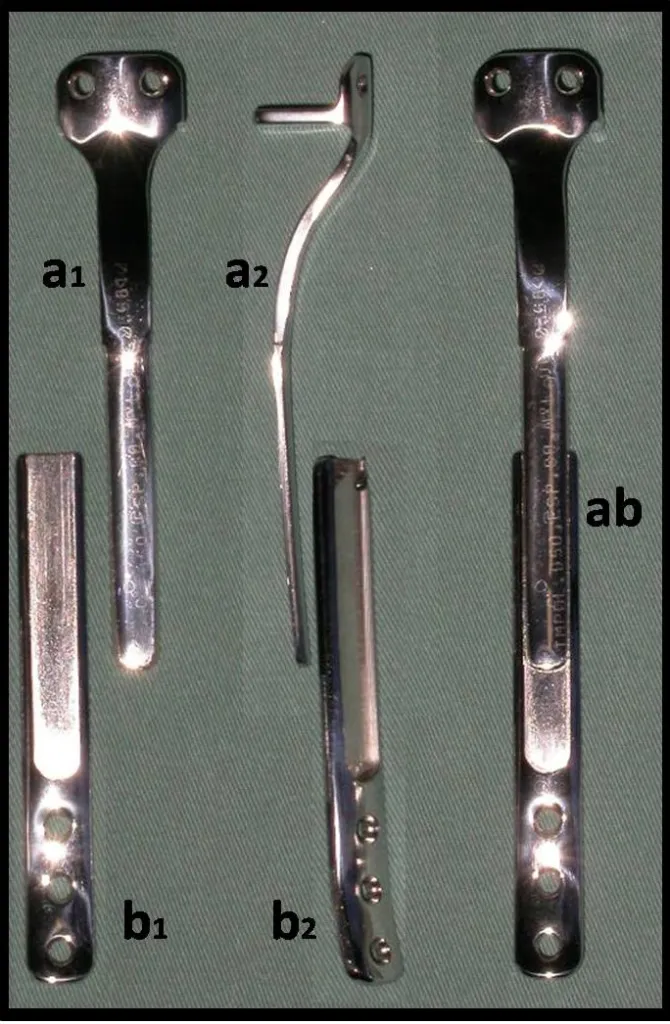
A osteossíntese com parafusos é realizada utilizando-se um dispositivo de fixação interna extensível, também desenvolvido no Departamento de Ortopedia da Santa Casa de São Paulo, colocado do lado medial da perna, que é previamente confeccionado sob medida, para cada caso15,16 (figura 4d).
Este dispositivo é composto por duas placas que se unem por meio de um trilho com encaixe em formato trapezoidal, que as fixa e ao mesmo tempo permite o deslizamento entre elas (figura 5a1 e 5b1). A placa proximal possui uma plataforma para apoiar a parte remanescente da face articular superior da tíbia e orifícios para a sua fixação à epífise, realizada com parafusos de rosca total (figura 5a2). A placa distal é confeccionada com baixo perfil, para facilitar a sua cobertura pela pele da face medial da perna. Esta também possui orificios para os parafusos de fixação na diáfise da tibia (figura 5b2). As canaletas de cada placa se encaixam unindo-as, estabilizando a montagem e, ao mesmo tempo, permitindo o deslizamento (figura 5ab).
A fíbula transferida fica interposta entre a epífise tibial e a porção distal da tíbia.
Posteriormente realiza-se a reinserção dos tecidos moles, a hemostasia, a colocação de dreno aspirativo e o fechamento por planos. Após o curativo o membro é colocado em uma órtese que também foi confeccionada previamente, sob medida.
Esta órtese é utilizada como tutor externo de proteção, até que a fíbula consolide e aumente sua espessura, para poder suportar a carga (figura 6). Este período pode variar de 3 a 8 meses.
Caso 1
Paciente com 12 anos e 11 meses de idade, masculino, apresentando osteossarcoma na região proximal da tíbia direita. Submetido a ressecção ampla do tumor, preservando-se a epífise proximal da tíbia. A porção proximal da fíbula com sua fise foi transladada medialmente para a epífise tibial, preservando-se sua irrigação sanguínea, e a osteossíntese foi realizada com o dispositivo de fixação interna extensível.
Após a cirurgia, o membro foi mantido em uma órtese e a carga foi iniciada no quarto mês de pós-operatório, quando havia sinais radiográficos de consolidação. Foram feitos os seguimentos ortopédico e oncológico e o paciente retornou às atividades habituais sendo observadas a consolidação óssea e a hipertrofia da fíbula.
Caso 2
Paciente com 2 anos e 7 meses de idade, masculino, apresentando sarcoma de Ewing na região proximal da tíbia direita, foi submetido a ressecção do segmento metadiafisário comprometido pelo tumor, preservando-se a epífise proximal da tíbia. A porção proximal da fíbula com sua fise foi transladada medialmente sob a epífise tibial mantendo sua irrigação sanguínea e a osteossíntese foi realizada com o dispositivo de fixação interna extensível. Neste segundo caso, a placa proximal foi aperfeiçoada criando-se um suporte para apoiar a face articular superior da tíbia remanescente, com o objetivo de aumentar a estabilidade e evitar desvios angulares (figura 7: a e b). Na placa distal, foram feitas ranhuras a cada três milímetros, para facilitar a observação do deslizamento, documentando o crescimento da fíbula. Após a cirurgia, a perna foi mantida em órtese, especialmente confeccionada para o caso, e a carga foi iniciada no terceiro mês de pós-operatório. O paciente continuou com a quimioterapia adjuvante e, no quarto mês, iniciou deambulação sem proteção. A consolidação óssea e hipertrofia da fíbula podem ser observadas na figura 7: c e d.
RESULTADOS
CONSIDERAÇÕES FINAIS
As reconstruções dos defeitos ósseos, na região proximal da tíbia, representam um desafio ao cirurgião, especialmente quando estas lesões comprometem a cartilagem de crescimento.
A amputação transfemoral é, por vezes, indicada como método de escolha em crianças de baixa idade, pela dificuldade na reconstrução e pela discrepância no comprimento final dos membros inferiores. O uso de órtese protética, adaptada ao coto da amputação, pode permitir reabilitação precoce e autonomia de marcha.
Este método, porém, vem atrelado a importante impacto psicológico e social, devido à mutilação de uma grande articulação, com aumento do gasto energético para a execução da marcha.
As dificuldades de adaptação ao uso da órtese protética, seu alto custo e a necessidade de adquirir novas próteses, ao longo do crescimento do paciente, são outros aspectos negativos da amputação.
A reconstrução do segmento proximal da tíbia com endoprótese não convencional é uma alternativa para esses pacientes. Ela permite a preservação do membro e a deambulação precoce. No entanto, são relatados altos índices de complicações relacionados ao método, tais como infecção, soltura asséptica, falhas mecânicas, fraturas e limitação para atividades físicas, entre outros4,5,17.
Outro importante ponto a ser destacado é o crescimento dos membros, tanto do membro operado, causando dificuldades na adaptação da endoprótese, quanto no membro oposto, causando discrepância do comprimento entre eles. Jeys e colaboradores relatam uma série de 661 pacientes submetidos a endoprótese não convencional para tratamento de tumores ósseos, dentre os quais 42% apresentaram falha do implante em 10 anos de seguimento18.
A exposição da endoprótese no terço proximal da tíbia e consequente infecção estão relacionados com a dificuldade de cobertura do implante pelos tecidos moles nesse região. Wang e colaboradores, relatam a utilização de retalhos de gastrocnêmio e sóleo para a cobertura da prótese em 11 pacientes com o objetivo de evitar tais complicações. Tiveram, no entanto, 3 casos de discrepância entre os membros inferiores que foram tratadas com epifisiodese contralateral19.
A técnica de transferência da fíbula juntamente com a sua fise de crescimento apresenta uma reabilitação mais lenta, especialmente para o início da marcha, pois é necessário aguardar a consolidação óssea entre a tíbia e a fíbula transposta. Posteriormente ocorre a hipertrofia da fíbula, observada nos casos apresentados, o que torna este segmento resistente.
Este método representa uma reconstrução biológica e, portanto, uma vez que ocorra a consolidação e a hipertrofia, podemos considerá-la como método de reconstrução definitivo, realizado com uma única intervenção cirúrgica.
A preservação da epífise proximal da tíbia permite que a superfície articular do joelho seja mantida, isso representa uma vantagem do método, quando a osteotomia transepifisária puder ser realizada e também é uma condição necessária para a utilização deste.
A capacidade de crescimento longitudinal do segmento fibular transposto, observado nos casos apresentados, também é um fator importante a ser mencionado, visto que pode evitar ou minimizar a discrepância dos membros inferiores.
Os enxertos ósseos também podem ser utilizados no tratamento deste tipo de lesão, especialmente nos casos em que a epífise tibial pode ser preservada, o que ocorre em até 20% dos casos20.
Entretanto, por não ser um osso vascularizado, o enxerto pode não sofrer integração e o método fica sujeito a falhas, podendo apresentar altos índices de fraturas ou não consolidação, além de não resolver o problema da discrepância21. Há dificuldade de obtenção de grande quantidade de enxerto autólogo em criança de baixa idade e os enxertos homólogos apresentam maior dificuldade de integração, além da antigenicidade.
Weitao e colaboradores, relataram a utilização de aloenxerto em 15 pacientes com sarcomas ósseos, apresentando idade média de 11,75 anos ( sete a 24) na região distal do fêmur ou proximal da tíbia, onde pôde ser preservada a epífise do osso. Tiveram como resultados discrepância de crescimento em 4 pacientes, retardo de consolidação em 15 pacientes, rejeição do enxerto em 2 casos, infecção em 1 caso e quebra do material de síntese com reabsorção parcial do enxerto em 1 caso7.
Campanacci e colaboradores relataram a utilização de aloenxerto osteoarticular na reconstrução de osteosarcomas da região distal do fêmur e proximal da tíbia em que a superfície articular foi preservada com o tumor. Ao final de 5 e 10 anos de seguimento, as taxas de sobrevivência dos enxertos colocados na tíbia eram de apenas 45% e 20% respectivamente, com melhores resultados na região femoral6.
A transposição da fíbula tem como vantagens sobre o enxerto, o fato de ser um retalho ósteo-muscular, ou seja, possui vascularização e “turn over“ ósseo, participando ativamente da consolidação, além de manter o potencial de crescimento da fise.
Como pode ser observado nas figuras 7 e 8, a fíbula sofre uma hipertrofia progressiva, fato que aumenta sua resistência, ao contrário dos aloenxertos, os quais podem falhar mesmo após anos de integração12,22.
A osteogênese por distração com fixador externo pode ser considerada como opção de reconstrução. Dispensa o uso de enxerto e possibilita o preenchimento da falha óssea criada pela ressecção do tumor por meio do transporte ósseo, porém, demanda tempo prolongado de uso do fixador externo e risco de infecção23.
Fang e colaboradores, relataram três casos de osteossarcoma em crianças de 10 a 14 anos, sendo um na região distal do fêmur e dois na região proximal da tíbia, que foram submetidos a ressecção tumoral e montagem de aparelho de Ilizarov, seguindo o princípio de osteogênese por distensão8. Em um dos pacientes houve necessidade de re–intervenção cirúrgica por perda do alinhamento ósseo. Dois pacientes obtiveram consolidação, em oito meses, e o fixador foi retirado. O terceiro paciente foi submetido a compressão e nova distensão para alcançar a consolidação óssea. Dois casos apresentaram infecção no trajeto dos fios do fixador. Ao final de dois anos de seguimento, a discrepância dos membros inferiores era de 1,0 a 1,5cm.
A utilização da fíbula ipsilateral para o tratamento das lesões da tíbia, especialmente nas sequelas de trauma, surgiu em 1884, quando Hahn descreveu seu emprego para o tratamento de uma pseudoartrose da tíbia11.
Desde então, diversas técnicas de utilização da fíbula ipsilateral foram descritas e a ocorrência de consolidação óssea, com hipertrofia da fíbula, consagraram esses métodos como alternativa no tratamento das falhas da tíbia9,10,11,12,24,25,26,27,28.
Entretanto tais trabalhos não utilizavam a região epifisária da fíbula, limitando seu uso preferencialmente para as lesões diafisárias da tíbia.
O desenvolvimento da microcirurgia trouxe nova dimensão ao tratamento das falhas ósseas. Taylor e colaboradores descreveram a utilização da fíbula para restaurar defeitos segmentares em diversos ossos além da tíbia, utilizando a reconstrução vascular microcirúrgica da fibula13.
Porém, a necessidade de equipe cirúrgica especializada, o alto custo e a possibilidade de trombose arterial ou venosa pós-operatórias na microcirurgia constituem importantes desvantagens em relação as técnicas que não requerem microcirurgia 29,30.
A microcirurgia, porém, abriu o caminho para a possibilidade de se incluir a fise em um retalho ósseo, preservando sua irrigação sanguínea e consequentemente o potencial de crescimento longitudinal do segmento ósseo14,31.
Entretanto, os primeiros relatos de transposição de cartilagem de crescimento apresentavam resultados inconsistentes ou ruins, sendo que Straub relatou algum crescimento ósseo no seu trabalho, em 1929, pois fragmentos de cartilagem com ou sem osso eram utilizados sob a forma de enxertos32-35.
A partir da descrição de Pho e colaboradores14, vários trabalhos utilizando técnica microcirúrgica de transposição da fíbula com a fise e a epífise proximais mostraram que o potencial de crescimento da fise poderia ser preservado36-39. Estes trabalhos, no entanto, envolvem técnica microcirúrgica para a reconstrução vascular da fíbula, com as desvantagens e complicações que o método apresenta.
A técnica apresentada neste trabalho tem a vantagem de dispensar qualquer método para reconstruir a vascularização do segmento fibular, com sua fise e sua epífise, pois os vasos são preservados, tratando-se de um retalho local que é posicionado sob a epífise da tíbia.
Constatamos a consolidação óssea, a hipertrofia da fíbula e o crescimento longitudinal dos segmentos transplantados nos 2 casos apresentados. No primeiro caso, o paciente apresentou uma deformidade em valgo do joelho direito no período pós-operatório imediato. Com o crescimento, que ocorreu no primeiro ano, houve correção tanto da deformidade em valgo quanto da inclinação dos parafusos, sinais de crescimento do segmento fibular. Nos próximos quatorze meses houve crescimento de mais 1,2cm do segmento fibular transposto (Figura 7). Este paciente, que era adolescente, na época com 12 anos, encontra-se com 26 anos de idade, esta funcionalmente bem e com os membros inferiores equalizados.
No segundo caso, uma criança com aproximadamente três anos de idade, que poderia ter sido ideal para o acompanhamento do crescimento por mais longo período, houve complicação clínica que determinou o óbito. Entretanto, nos primeiros 8 meses após a cirurgia, pudemos observar crescimento de pelo menos 0,3cm no segmento da fíbula transposta, o que indica que o potencial de crescimento havia sido preservado.
CONCLUSÕES
O dispositivo de fixação interna extensível estabiliza a reconstrução e possibilita o crescimento, através do mecanismo de deslizamento entre as placas.
O segmento fibular proximal, transferido por esta técnica, tem preservada a sua irrigação sanguínea e a função de crescimento da fise transplantada.
Consideramos que esta técnica, de transferência da fíbula com sua cartilagem de crescimento, pode ser utilizada na reconstrução de lesões que acometem o segmento metadiafisário proximal da tíbia em crianças, onde a epífise da tíbia puder ser preservada.
Artigo Original
AUTOTRANSPLANTE DA FÍBULA PARA A TÍBIA COM A PLACA EPIFISÁRIA PROXIMAL
FIBULAR TRANSPLANT TO TIBIA WITH PROXIMAL EPIPHYSEAL PLATE
Autores
Cassiano Leão Bannwart1
Pedro Péricles Ribeiro Baptista2,3,4
Davi Gabriel Bellan4,5
- 1 Médico Ortopedista e Cirurgião de Mão . Assistente do Grupo de Cirurgia da Mão da Santa Casa de São Paulo
- 2 Professor Adjunto da Faculdade de Ciências Médicas da Santa Casa de São Paulo
- 3 Médico Chefe de Clínica da Santa Casa de Misericórdia de São Paulo
- 4 Médico Ortopedista da Oncocirurgia do Hospital São José da Beneficência Portuguesa de São Paulo
- 5 Médico Ortopedista do Grupo de Oncologia Ortopédica da Universidade Federal de São Paulo UNIFESP
Trabalho desenvolvido no Departamento de Ortopedia e Traumatologia da Santa Casa de Misericórdia de São Paulo.
Autor correspondente: Pedro Péricles Ribeiro Baptista, R. General Jardim, 846 conjunto 41. CEP 01223010. São Paulo – SP Brasil. (11) 3231-4638. drpprb@gmail.com
Resumo
As lesões ósseas que ocorrem na região proximal de tíbia em crianças podem acometer a fise de crescimento e representam um desafio ao tratamento ortopédico, para reconstrução do defeito ósseo criado. Os métodos de reconstrução nem sempre contemplam o potencial de crescimento ósseo deste segmento. O objetivo deste trabalho é apresentar uma nova técnica cirúrgica de reconstrução óssea baseada na transposição da fíbula ipsilateral, com sua fise de crescimento, sem a necessidade de técnica microcirúrgica e utilizando dispositivo de fixação interna deslizante. Material e Método: Os autores relatam dois casos, de pacientes portadores de sarcoma ósseo, na região proximal da tíbia, com comprometimento da cartilagem de crescimento, os quais foram tratados pela técnica proposta. Resultados: Em ambos os casos houve consolidação óssea, hipertrofia e crescimento longitudinal da fíbula transposta. Conclusão: A técnica, proposta pelos autores, manteve a vascularização do segmento ósseo auto-transplantado, sem a necessidade de microcirurgia e preservou o potencial de crescimento fisário. O implante utilizado permitiu a crescimento longitudinal do osso, evidenciado radiograficamente. Nível de evidência IV. Série de casos.
Descritores: crescimento, deslizante, dispositivo, fíbula, fise, fixação, sarcoma tibialização, transplante.
Abstract
Bone lesions, which occur in the proximal tibia in children, can affect the growth plate and represent a challenge to the orthopedic treatment for reconstruction of bone defects created. Reconstruction methods do not always compensate the potential for bone growth in this segment. The objective of this paper is to present a new surgical technique of bone reconstruction, based on the transposition of the ipsilateral fibula with it’s growth plate, without the need for microsurgical technique and using a sliding internal fixation device. Material and Method: The authors report two cases of patients with bone sarcoma at the proximal tibia, affecting the growth cartilage, which were treated by the proposed technique. Results: In both cases, there were bone healing, hypertrophy and longitudinal growth of the fibula transposed. Conclusion: The technique proposed by the authors, kept the vascularization of bone segment auto-transplanted without the need for microsurgery and preserves physeal growth potential. The implant used allowed the longitudinal bone growth, as radiographically seen. Levels of evidence IV. Case series.
Keywords: growth, sliding, device, fibula, physis, fixation, sarcoma, tibialisation, transplant.
CONFLITOS DE INTERESSE
Os autores declaram não haver conflito de interesse.
REFERÊNCIAS BIBLIOGRÁFICAS
- Digby KH. The measurement of diaphysial growth in proximal and distal directions. J Anat Physiol 1916 Jan;50(Pt 2):187-8.
- Mercuri M, Capanna R, Manfrini M et al. The management of malignant bone tumors in children and adolescents. Clin Orthop Related Res 1991; 264:156-68.
- Boyer MI, Bray PW, Bowen CVA. Epiphyseal plate transplantation: an historical rewiew. Br J Plast Surg 1994; 47:563-9.
- Saghieg S, Abboud MR, Muwakkit SA, Saab R, Haidar R. Seven-year experience of using Rephiphysis expandable prosthesis in children with bone tumors. Pediatr Blood Cancer. 2010; 55(3): 457-63.
- Gosheger G, Gebert C, Ahrens H, Streitbuerger A, Winkelmann W, Hardes J. Endoprosthetic reconstruction in 250 patients with sarcoma. Clin Orthop Relat Res 2006; 450:164-71.
- Campanacci L, Manfrini M, Colangeli M, Ali N, Mercury M. Long-term results in children with massive bone osteoarticular allografts of the knee for high-grade osteosarcoma. J Pediatr Orthop 2010; 30(8): 919-27.
- Weitao Y, Qiqing C, Sogtao G, Jiaqiang W. Epiphysis preserving operations for the treatment of lower limb malignant bone tumors. Eur J Surg Oncol 2012: 38(12)1165-70.
- Fang B, Yi C, Zhang Q, Li Y, Wei Q, He W Zeng Z. Combined epiphyseal preservation and autograft bone transfer in treatment of children osteosarcoma. Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi 2013: 27(1): 45-9.
- Davis A G. Fibular substitution for tibial defects. J Bone Joint Surg 1944; Vol XXVI. NO. 2. April.
- Agiza ARH. Treatment of tibial osteomyelitic defects and infected pseudoarthroses by the Huntigton fibular transference operation. J Bone Joint Surg 1981; 63-A(5):814-9.
- Langenskiöld A. Hahn’s operation for pseudoarthrosis after osteomyelitis of the tibia in children: A report of three cases. Acta Orthop Scand 1983; 54:714-20.
- Date AS, Solanki SB, Badhe NP, Sonsale PD, Pandit HG. Management of gap non-union of tibia by tibialisation of ipsilateral vascular fibula. J Postgrad Med 1996; 42(4):109-11.
- Taylor GI, Miller GDH, Ham FJ. The free vascularized bone graft: A clinical extension of microvascular techniques. Plast Reconstr Surg 1975; 55(5):533-44.
- Pho RWH, Patterson MH, Kour AK, Kumar VP. Free vascularised epiphyseal transplantation in upper extremity reconstruction. J Hand Surg 1988; 13B:440-7.
- Baptista PPR, Yonamine ES. Dispositivo para fixação interna extensível. Rev Bras Ortop 2001; 36(7): 273-8.
- Justolin LT, Rahal SC, Baptista PPR, Yonamine MJ, Mamprim J, Balieiro CC. Use of extensible internal device in the femur of Young dogs. Veterinary and Comparative Orthopaedics and Traumatology 2008 21 2: 133-139.
- Holzapfel BM, Pilge H, Toepfer A, Jakubietz RG, Gollwitzer H, Rechl H, von Eisenhart-Rothe R, Rudert M. Proximal tibial replacement and alloplastic reconstruction of the extensor mechanism after bone tumor resection. Oper Ortuop Traumatol 2012; 24(3):247-62.
- Jeys LM, Kulkami A, Grimer RJ, Carter SR, Tilman RM, Abudu A. Endoprosthetic reconstruction for the treatment of musculoskeletal tumors of the appendicular skeleton and pelvis. J Bone Joint Surg Am 2008: 90(6): 1265-71.
- Wang TY, Dormand JP, Chang B. Soft-tissue optimization of limb salvage with knee endoprosthesis: 10 year experience at the Children‘s Hospital of Philadelphia. Ann Plast Surg, 2012: 69(5): 560-64.
- Honoki K, Kobata Y, Miyauchi Y et al. Epiphyseal preservation and an intercalary vascularized fibular graft with hydroxypatite composites: Reconstruction in metaphyseal osteosarcoma of the proximal tibia: A case report. Arch Orthop Trauma Surg 2008; 128(2):189-93.
- Muscolo DL, Ayerza MA, Aponte-Tinao LA, Ranalletta M. Partial epiphyseal preservation and intercalary allograft reconstruction in high-grade metaphyseal osteosarcoma of the knee. J Bone Joint Surg Am 2004 Dec;86-A(12):2686-93
- Hriscu M, Mojallal A, Breton P, Bouletreau P, Carret J-P. Limb salvage in proximal humerus malignant tumors: The place of free vascularized fibular graft. J Reconstr Microsurg 2006; 22(6):415-21.
- Kapukaya A, Subasi M, Kandiya E, Ozates M, Ylmaz F. Limb reconstruction with the callus distraction method after bone tumor resection. Arch Orthop Trauma Surg. 2000;120(3-4): 215-8.
- Baptista PPR, Guedes A, Reggiani R, Lavieri R, Pires CEF. Tibialização da fíbula: Descrição de abordagem cirúrgica. Rev Bras Ortop 1998; 33(11):861-6.
- Campbell WC. Transference of the fibula as an adjunct to free bone graft deficiency: Report of three cases. J Orthop Surg 1919; 1:625.
- Carnesale PL, Guerrieri AG. Fibular transplant for loss of substance of tibia. J Bone Joint Surg 1955; 37A(1):204-6.
- Chung YK, Chung S. Ipsilateral island fibula transfer for segmental tibial defects: Antegrade and retrograde fashion. Plast Reconstr Surg 1998; 101(2):375-82.
28.Shapiro MS, Endrizzi DP, Cannon RM, Dick HM. Treatment of tibial defects and nonunions using ipsilateral vascularized fibular transposition. Clin Orthop Related Res 1993; 296:207-12.
- Weiland AJ, Moore JR, Daniel RK. Vascularized bone autografts: Experience with 41 cases. Clin Orthop Related Res 1983; 174:87-95.
- Arai K, Toh S, Tsubo K, Nishikawa S, Narita S, Miura H. Complications of vascularized fibula graft for reconstruction of long bones. Plast Reconstr Surg 2002; 109:2301-6.
- Tsai TM, Ludwig L, Tonkin M. Vascularized fibular epiphyseal transfer. Clin Orthoped 1986; 210:228-34.
- Helferich U. Versuche über die Transplantation des Intermediarknorpels wachsender Rohrenknochen. Deutsche Z Chir 1899; 51:564-73.
- Heller E. Experimentelle Utersuchungen über die Transplantation des Intermediarknorpels in Form der halbseitigen Gelenktransplantation. Arch Klin Chir 1914; 104:843-954.
- Haas SL. Further observations on the transplatation of the epiphyseal cartilage plate. Surg Gynecol Obstet 1931; 52:958-63.
- Straub GF. Anatomic survival, growth and physiological function of an epiphyseal bone transplant. Surg Gynecol Obstet 1929; 48:687-90.
- Sawaizumi M, Maruyama Y, Okajima K, Motegi M. Free vascularized ephiphyseal transfer designed on the reverse anterior tibial artery. British Journal of Plastic Surgery(1991, 44, 57-59.
- Concannon MJ, Croll GH, Boschert MK, Gaines RW, Puckett CL. Free fibular transfer in a growing individual (long-term results). Microsurgery 1993; 14:624-7.
- Becker LM, Zuker RM. Vascularized fibular epiphyseal transplantation for limb salvage following bone tumour excision. Can J Plast Surg 1999; 7(2):65-73.
- Menezes-Leite MC, Dautel G, Duteille F, Lascombes P. Transplantation of the proximal fibula based on the anterior tibial artery: Anatomical study and clinical application. Surg Radiol Anat 2000; 22:235-8.
Condroma Justacortical
Condroma Justacortical: Tumor Benigno de Cartilagem nos Ossos
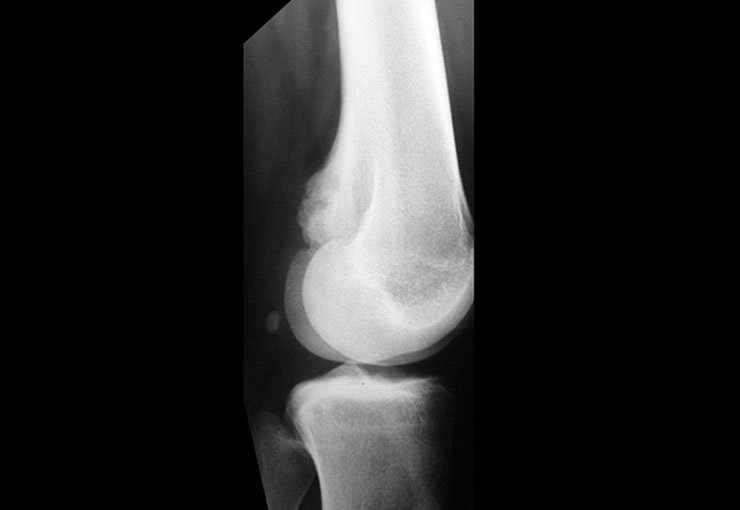
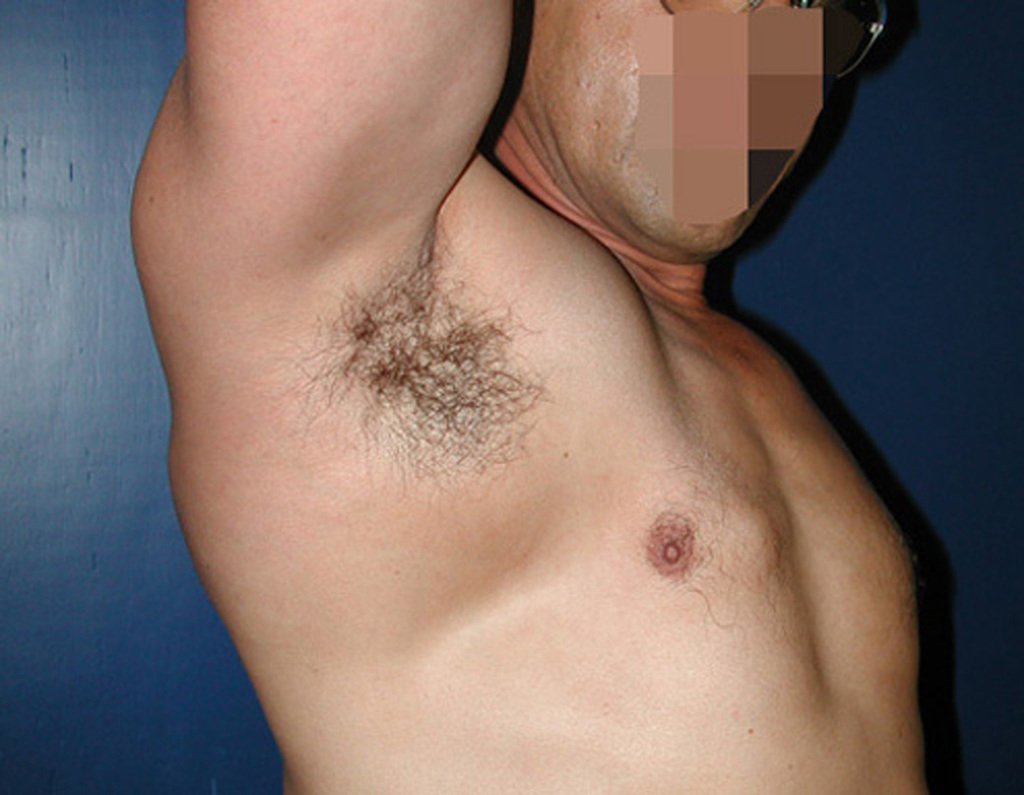
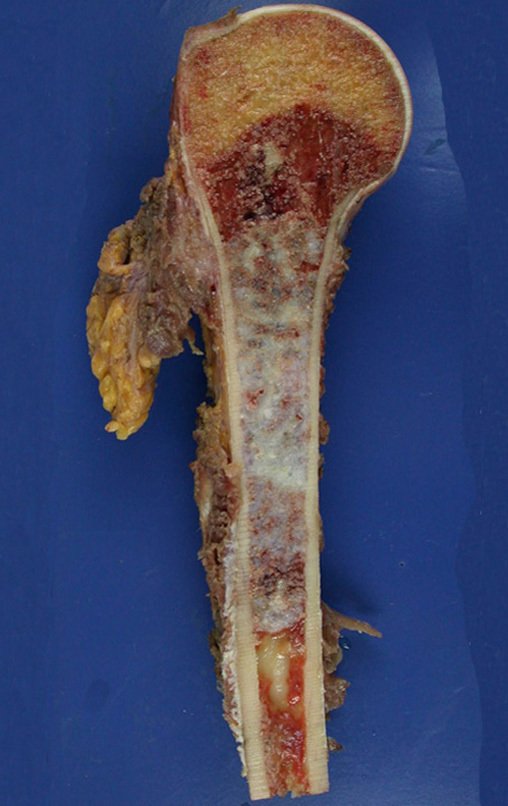
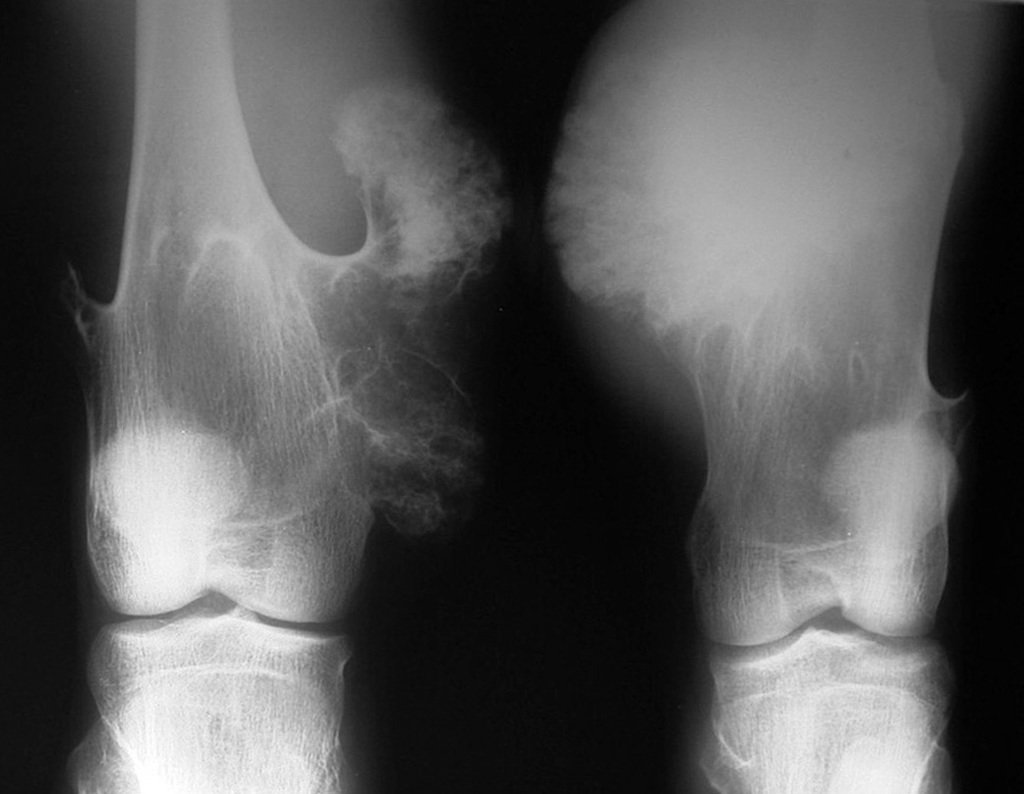
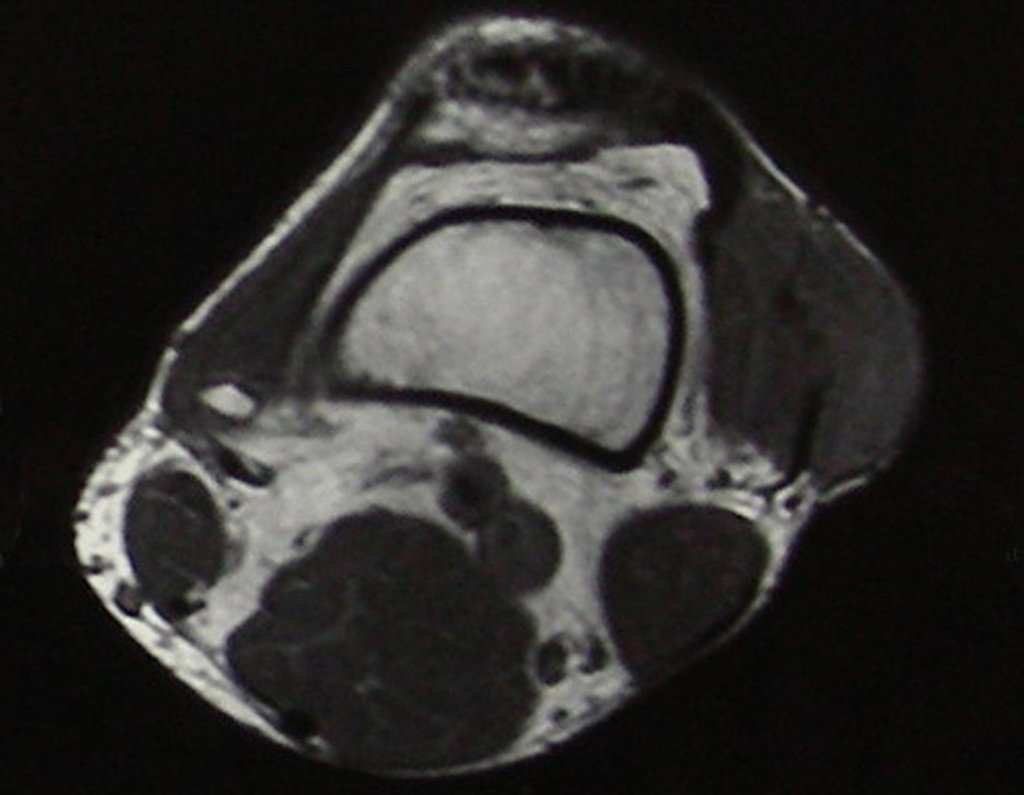
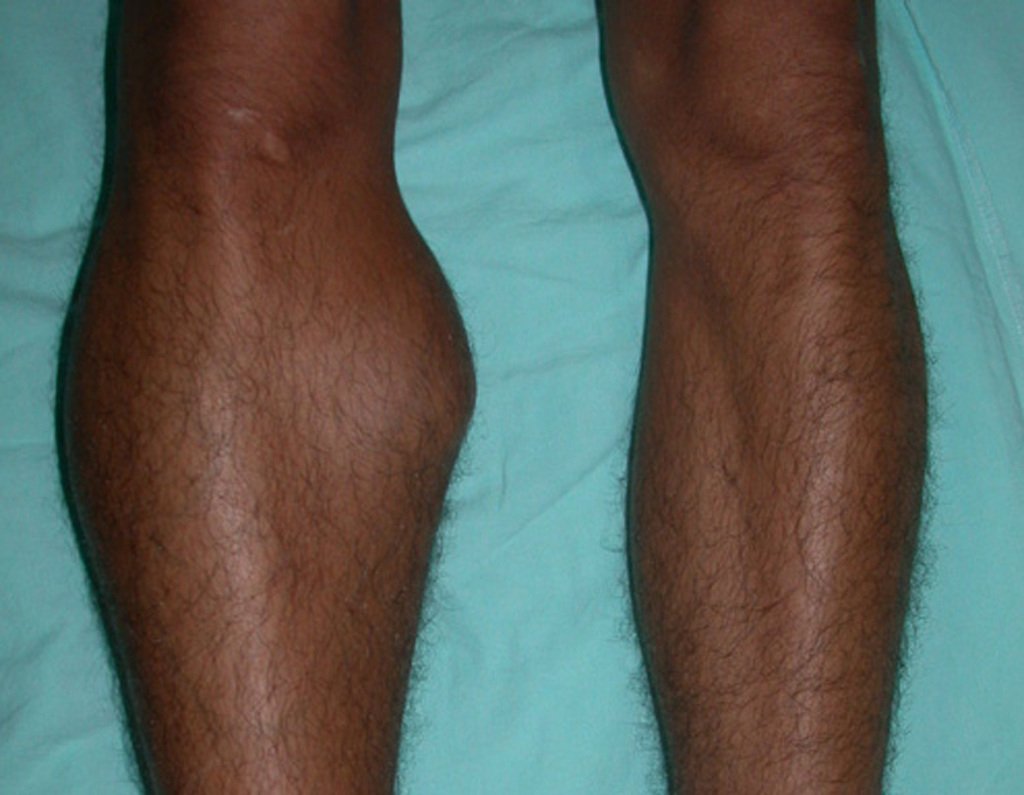
O condroma é um tumor benigno de cartilagem que frequentemente afeta os ossos curtos das mãos e dos pés (fig. 18). Essencialmente, é uma massa que se forma a partir do tecido cartilaginoso. Pode surgir como uma única lesão ou, em casos mais severos, afetar vários ossos, configurando o que é conhecido como encondromatose.
A encondromatose unilateral é uma forma específica de displasia óssea, denominada doença de Ollier (fig. 19a; 19b; 19c), caracterizada pela presença de múltiplos condromas em um lado do corpo. Por outro lado, a Síndrome de Maffucci é uma condição ainda mais rara, caracterizada pela presença de múltiplos encondromas associados a hemangiomas.
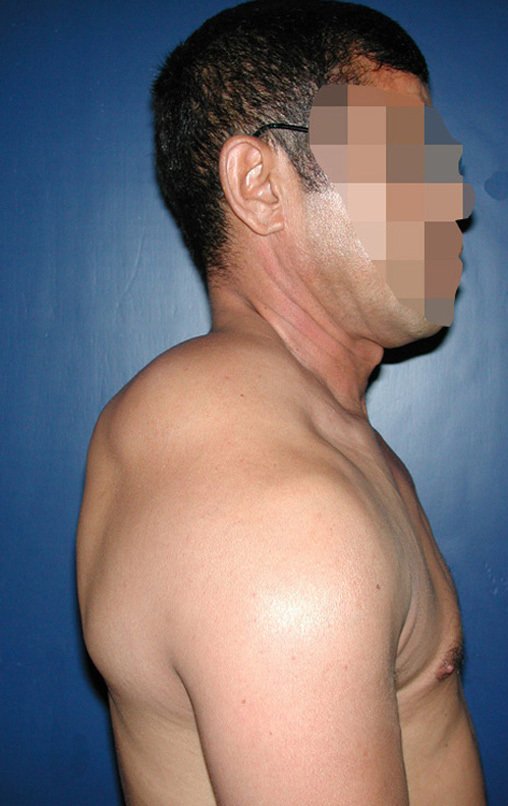
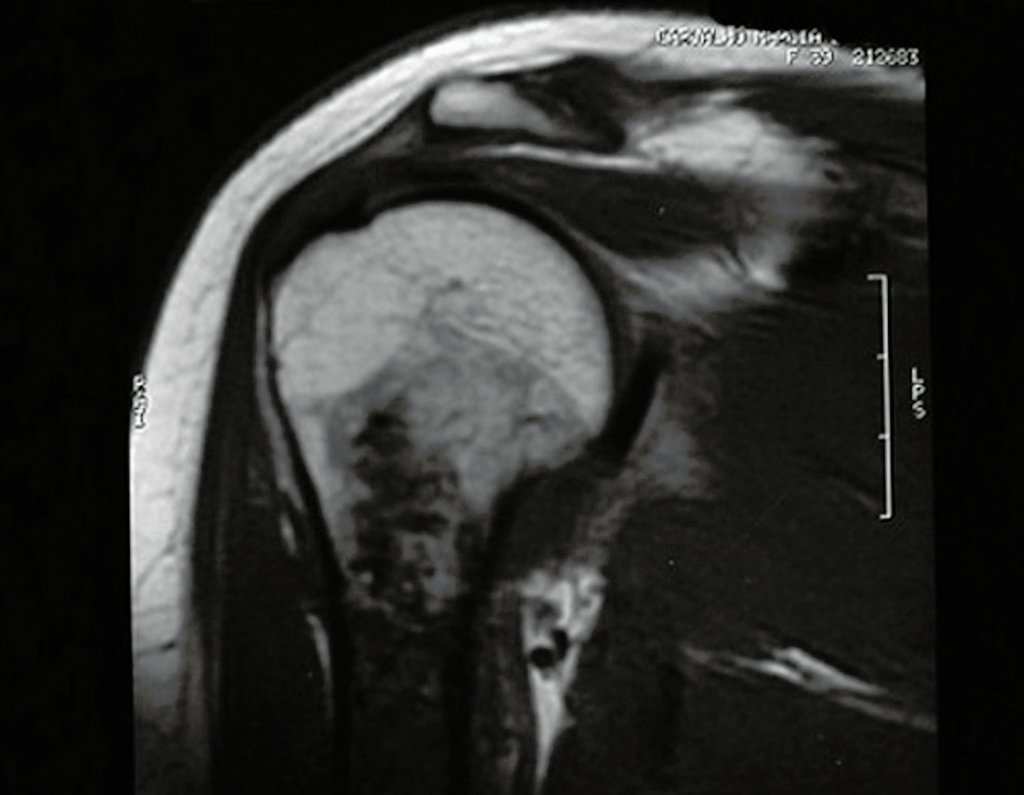
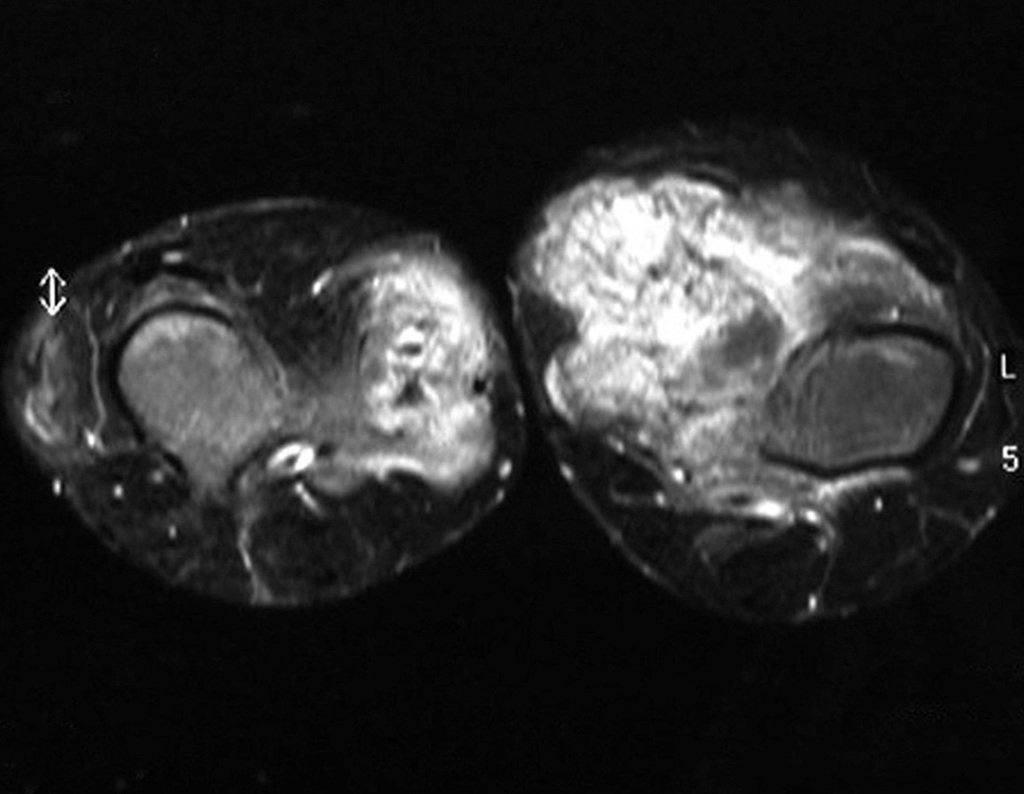
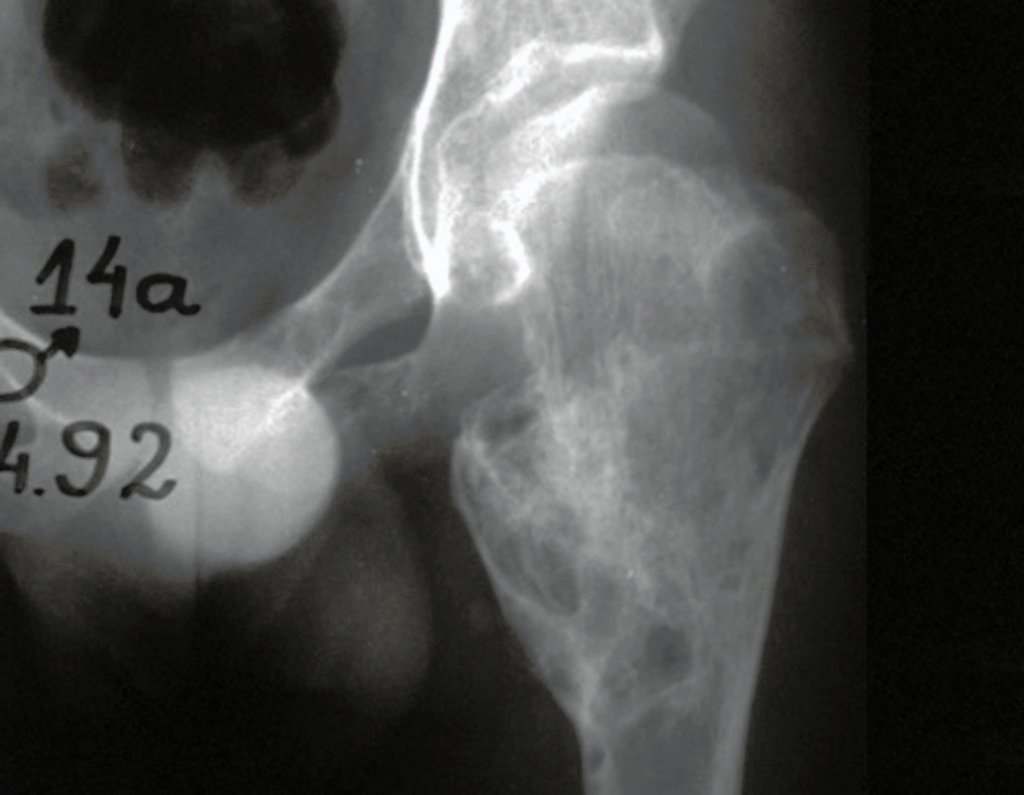
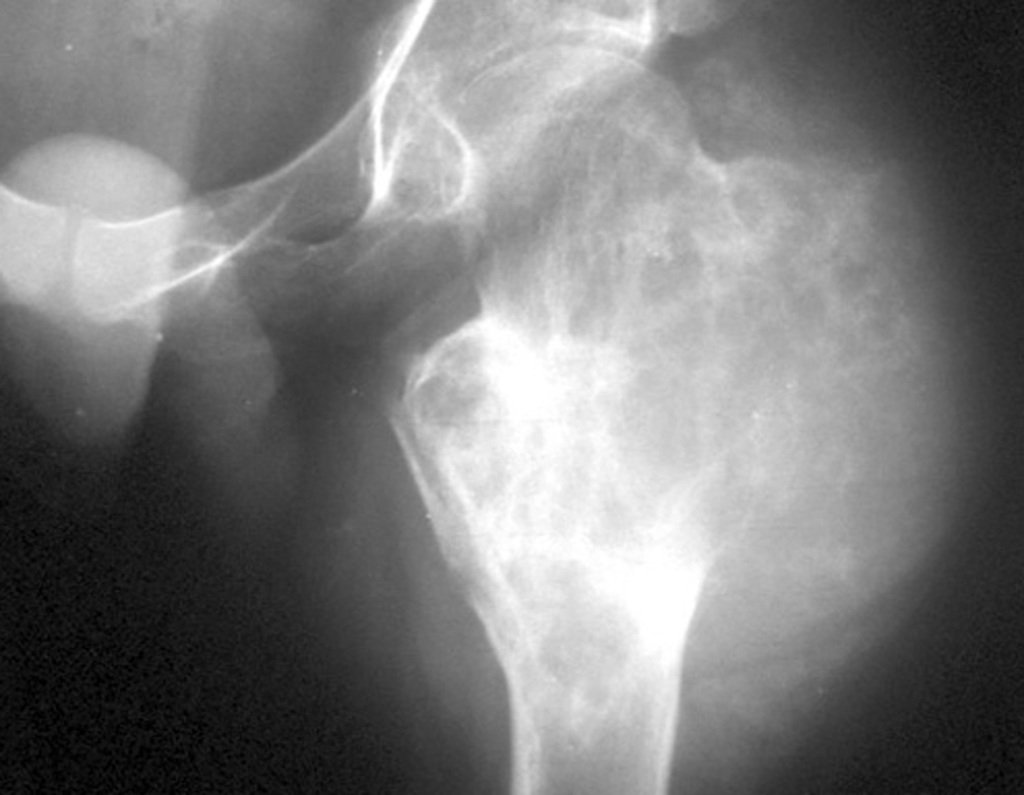
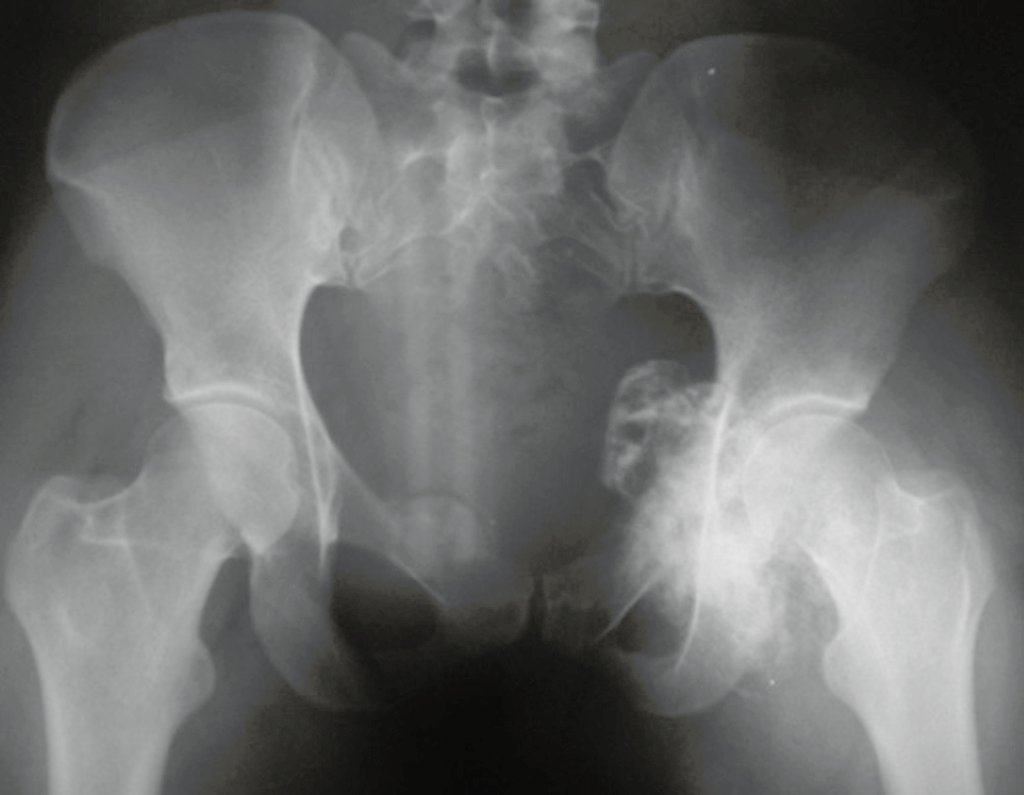
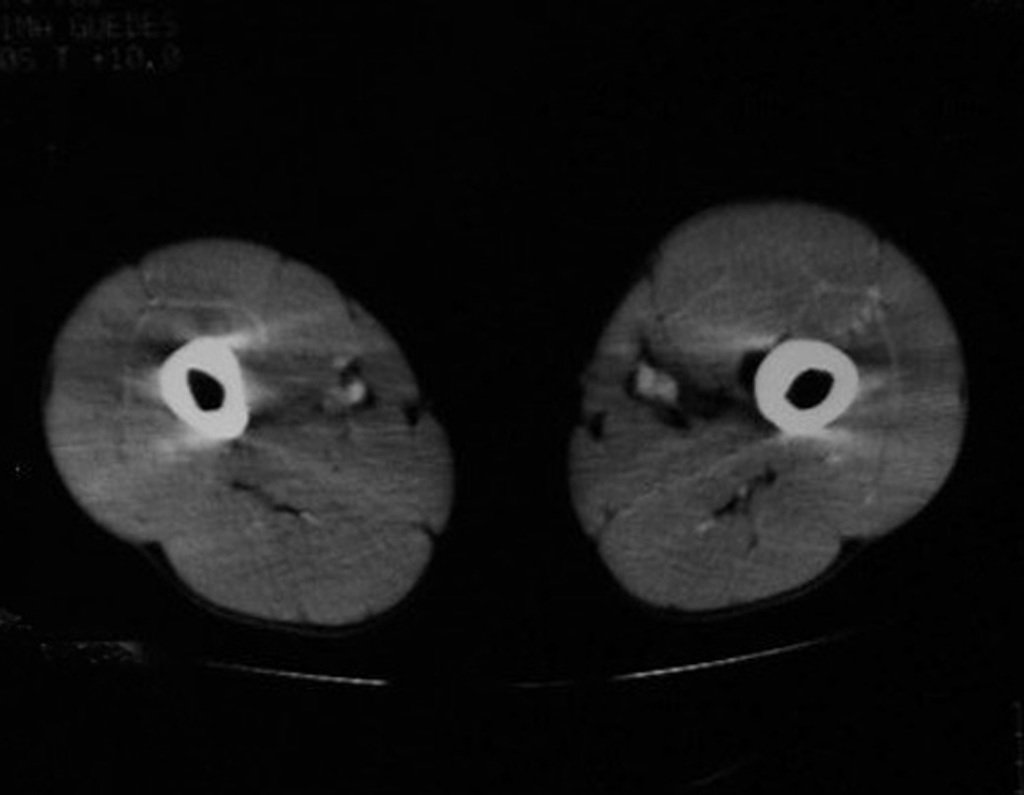
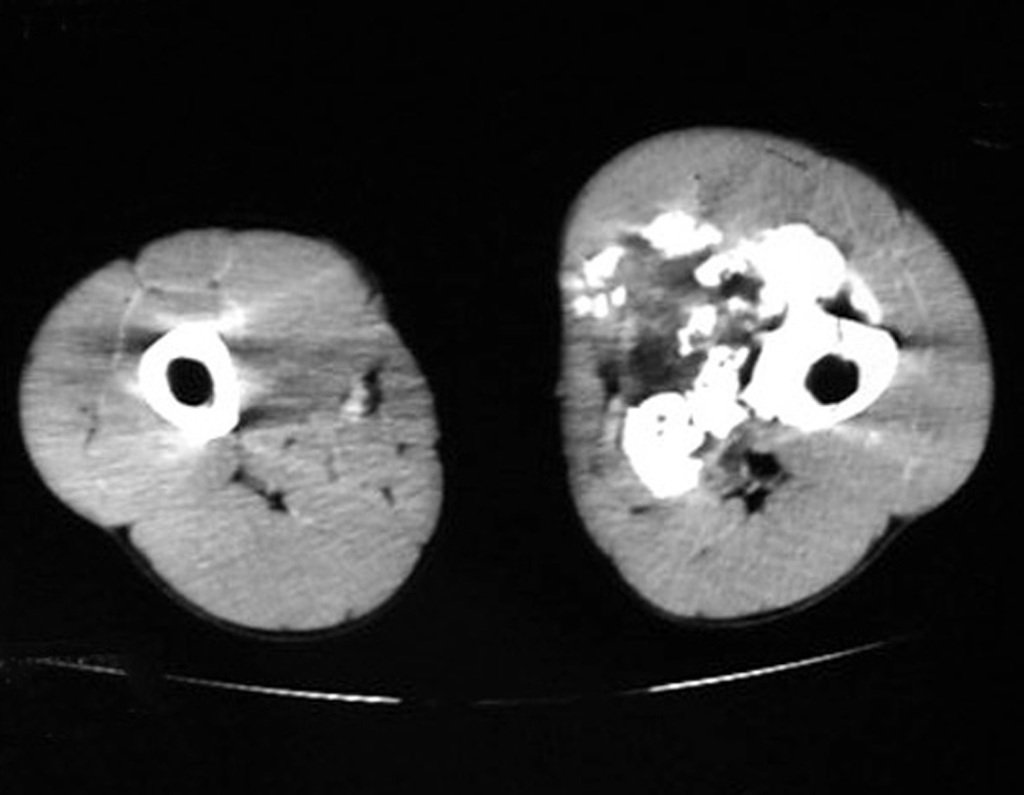
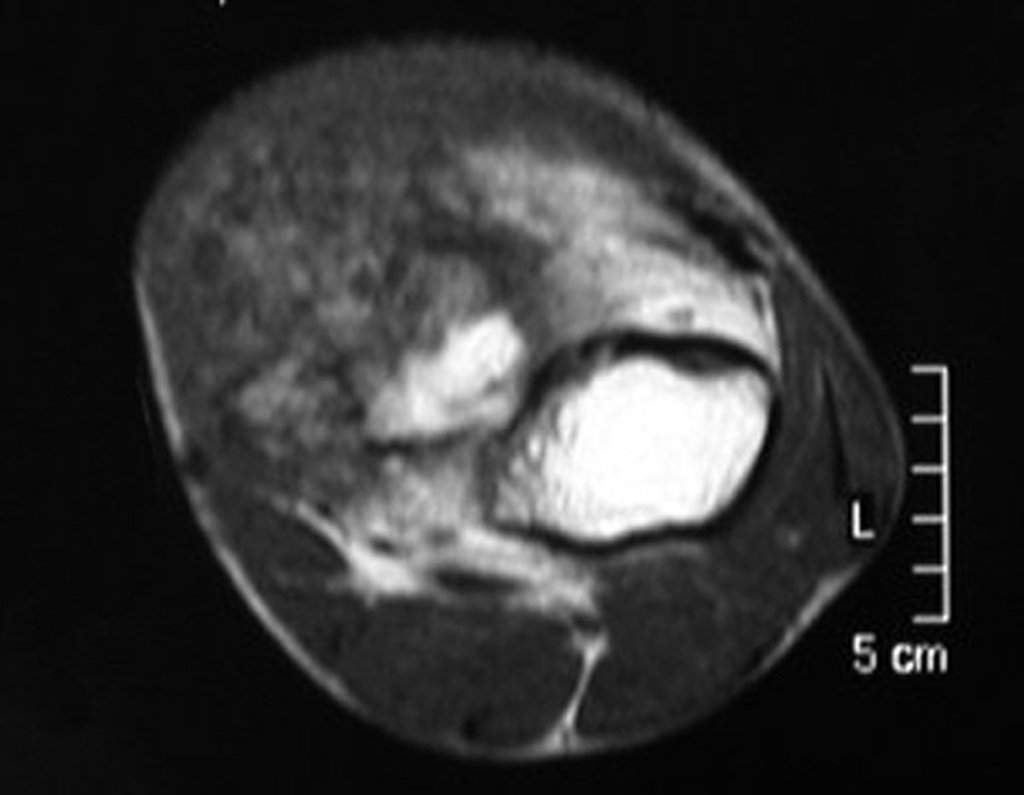
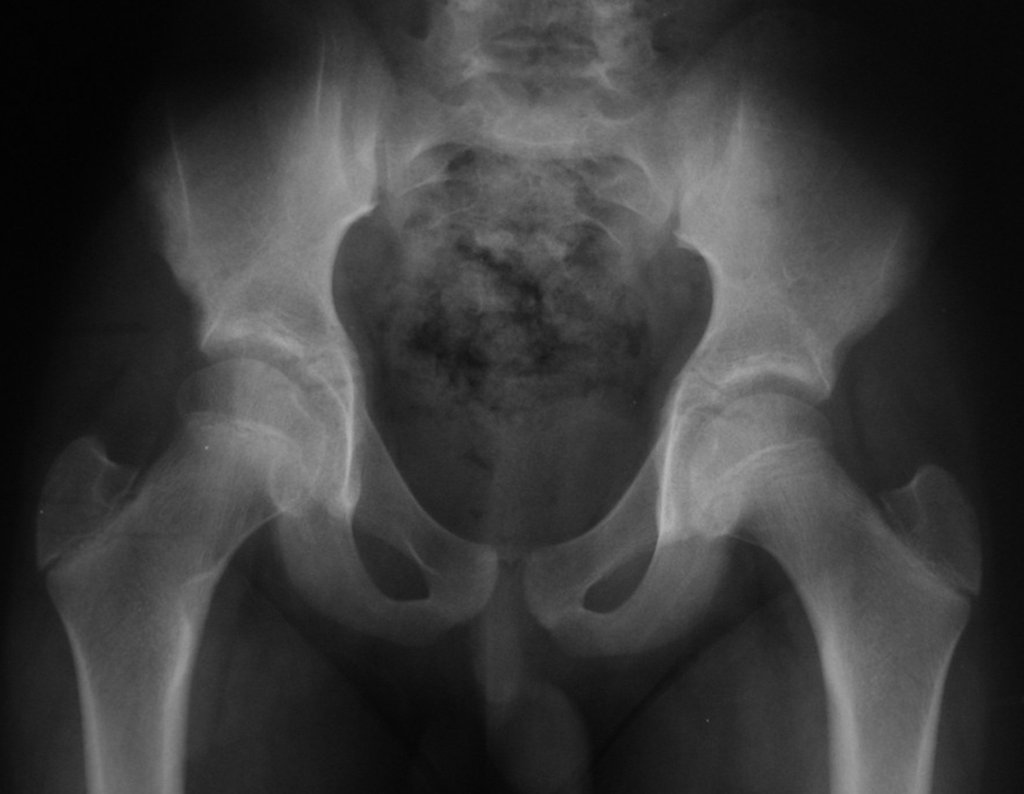
Embora menos comum, o condroma pode também se desenvolver nos ossos longos, como o fêmur distal (fig. 20), úmero proximal e tíbia. Nessas localizações, o diagnóstico diferencial entre condroma e outras condições, como infarto ósseo e condrossarcoma central, pode ser desafiador. O infarto ósseo, geralmente indolor, pode ser detectado por exames radiográficos, enquanto o condrossarcoma central é sintomático, com erosão da cortical interna óssea. Nesses casos, a observação clínica e radiográfica é crucial antes de qualquer intervenção terapêutica.
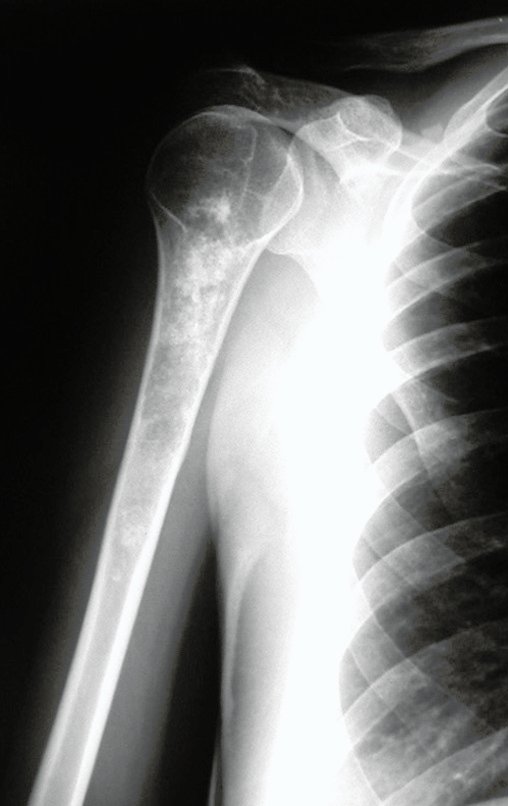
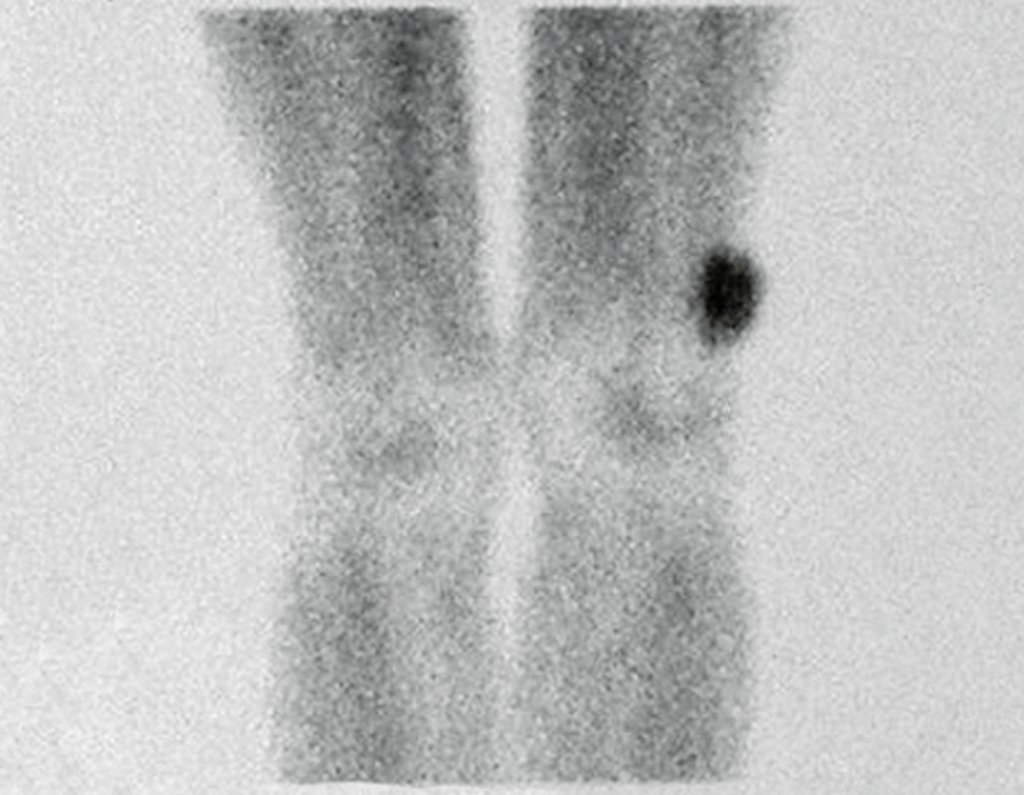
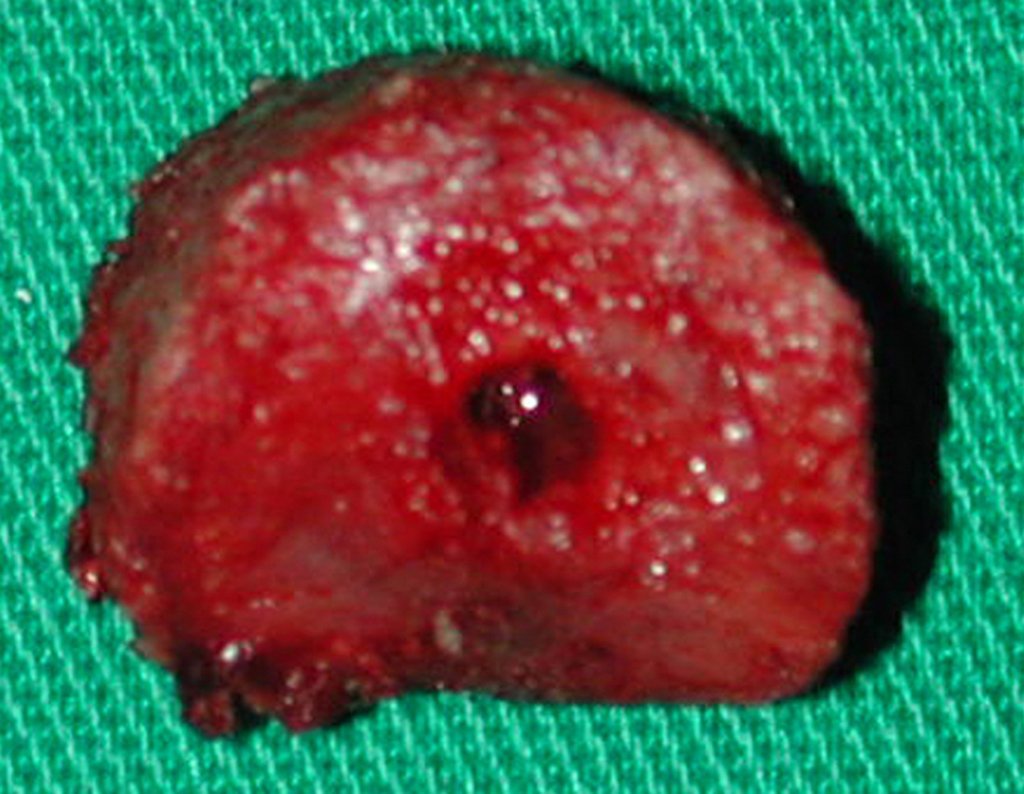
Radiograficamente, o condroma costuma aparecer como uma área de rarefação, podendo apresentar pontos de calcificação e eventualmente causar deformidades ósseas.
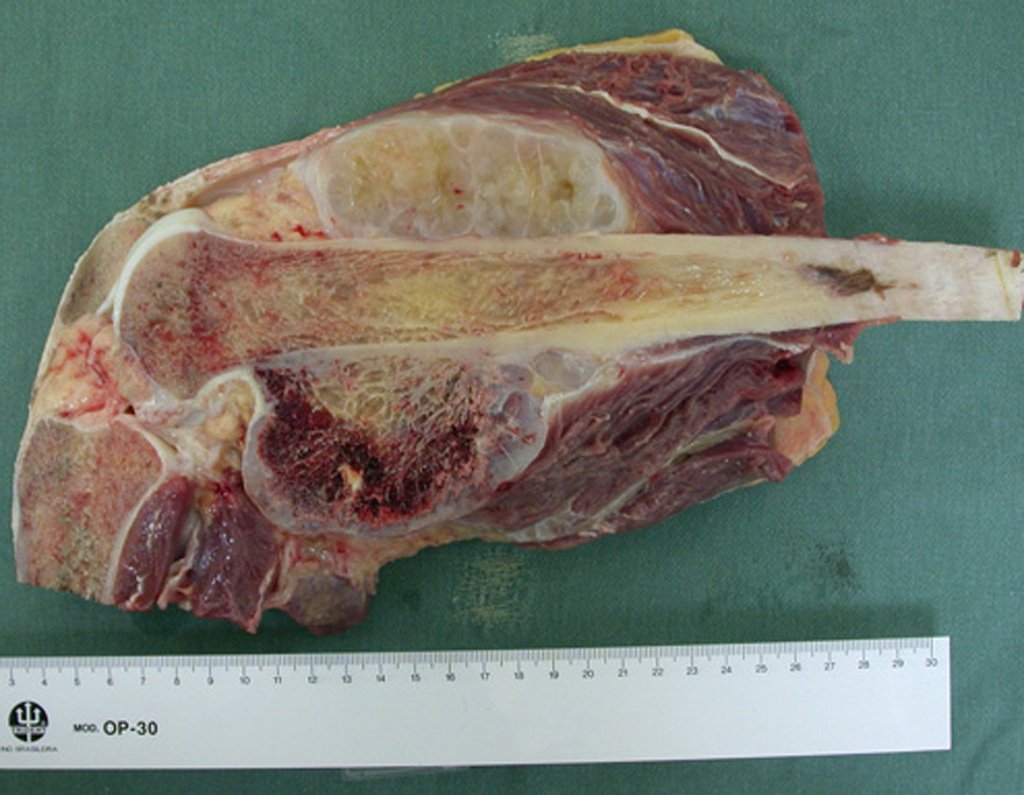
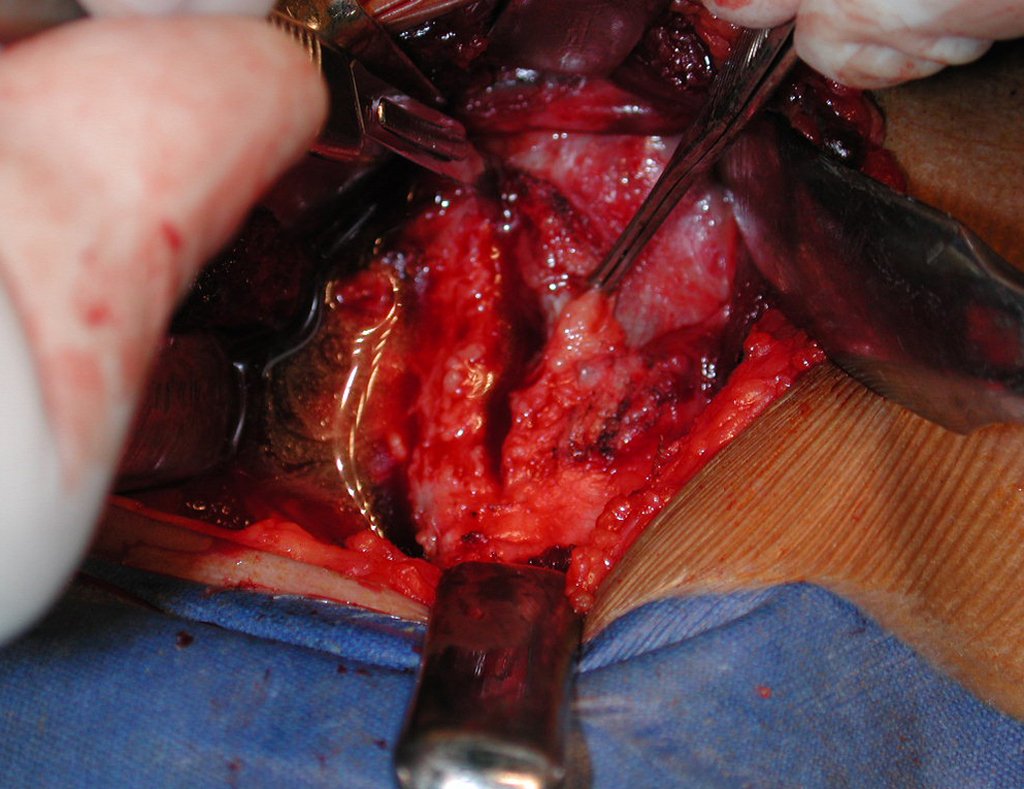
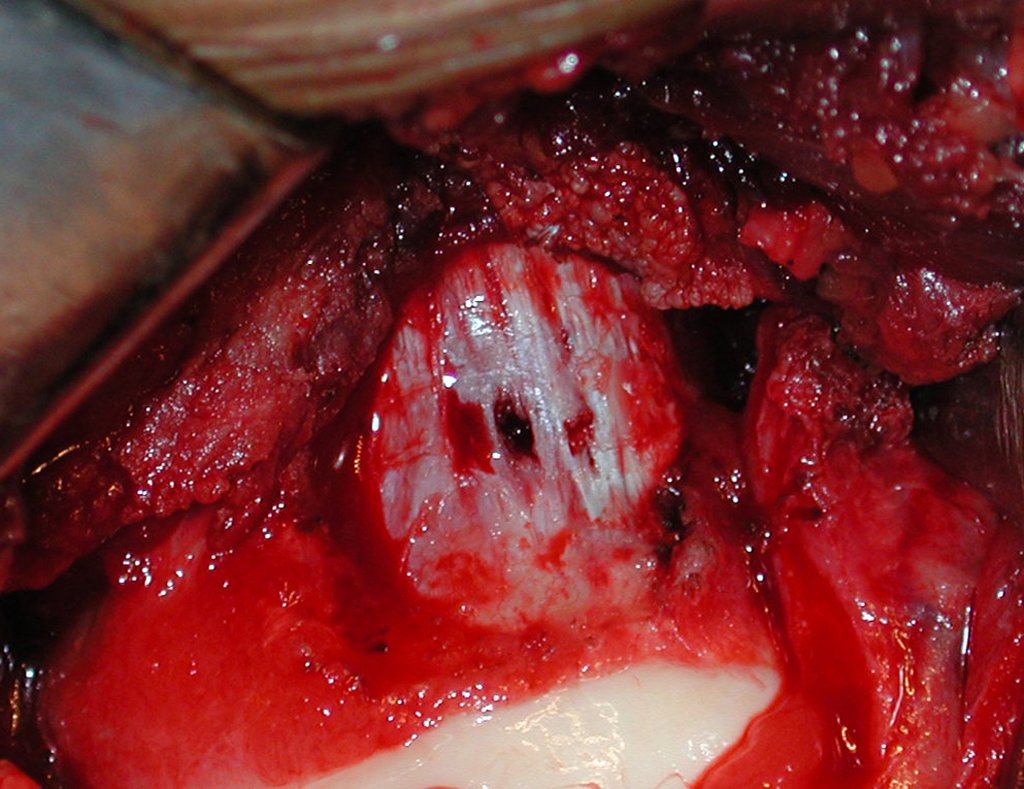
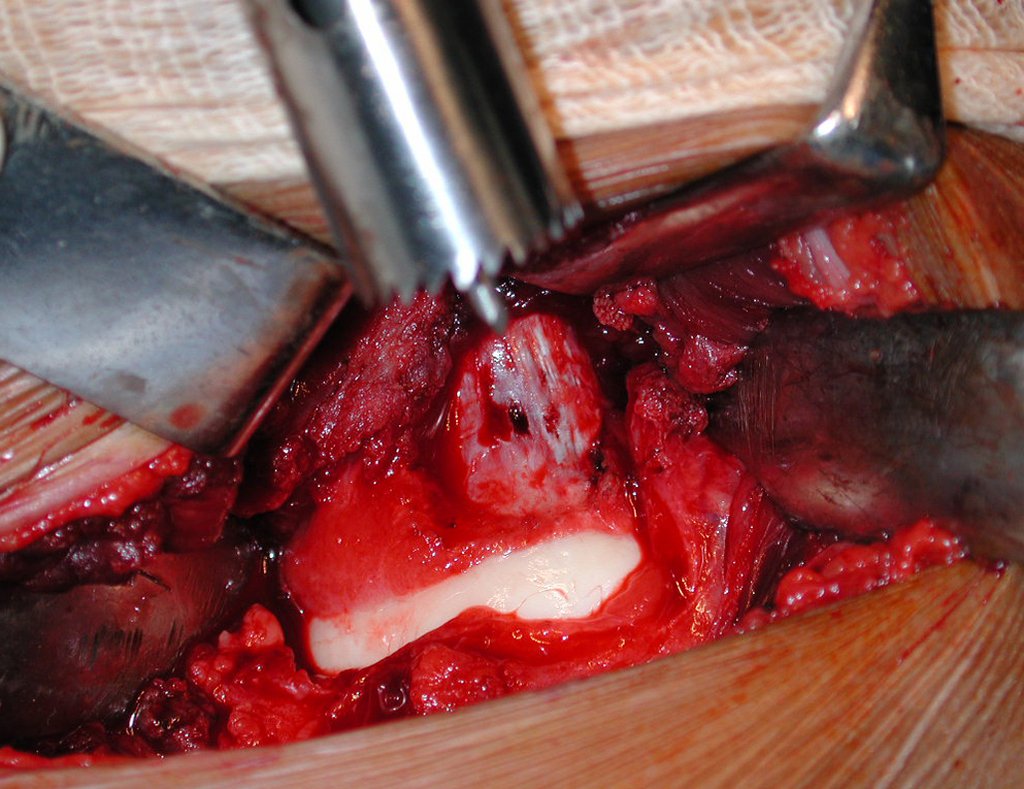
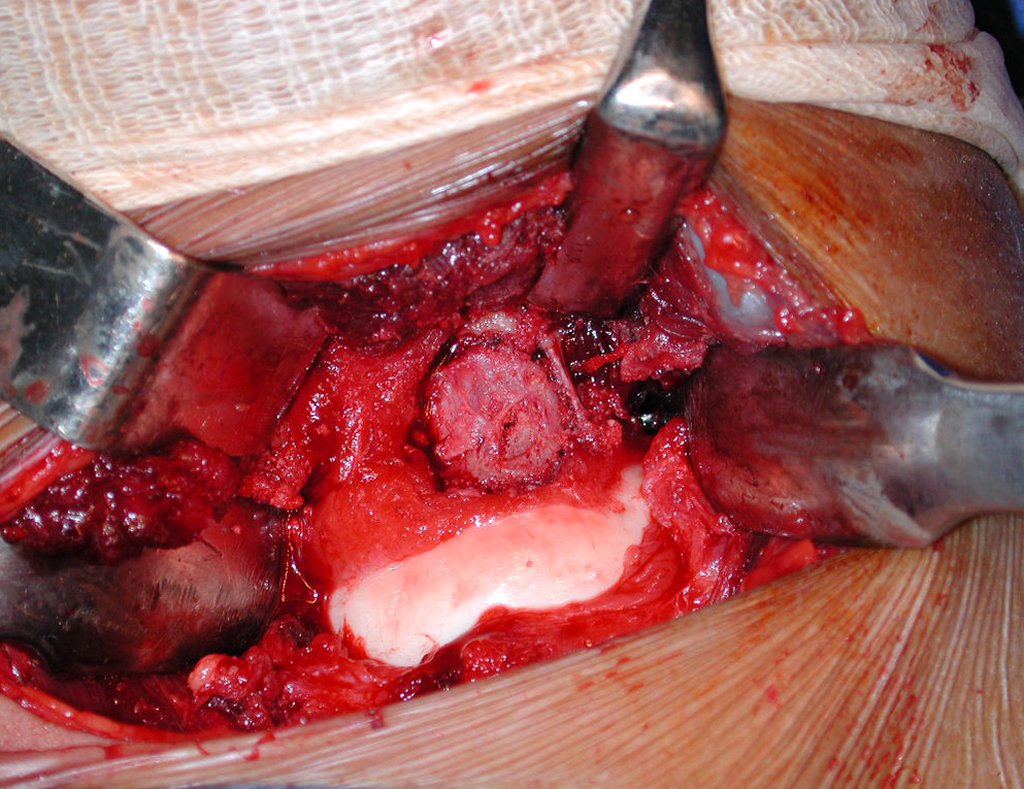
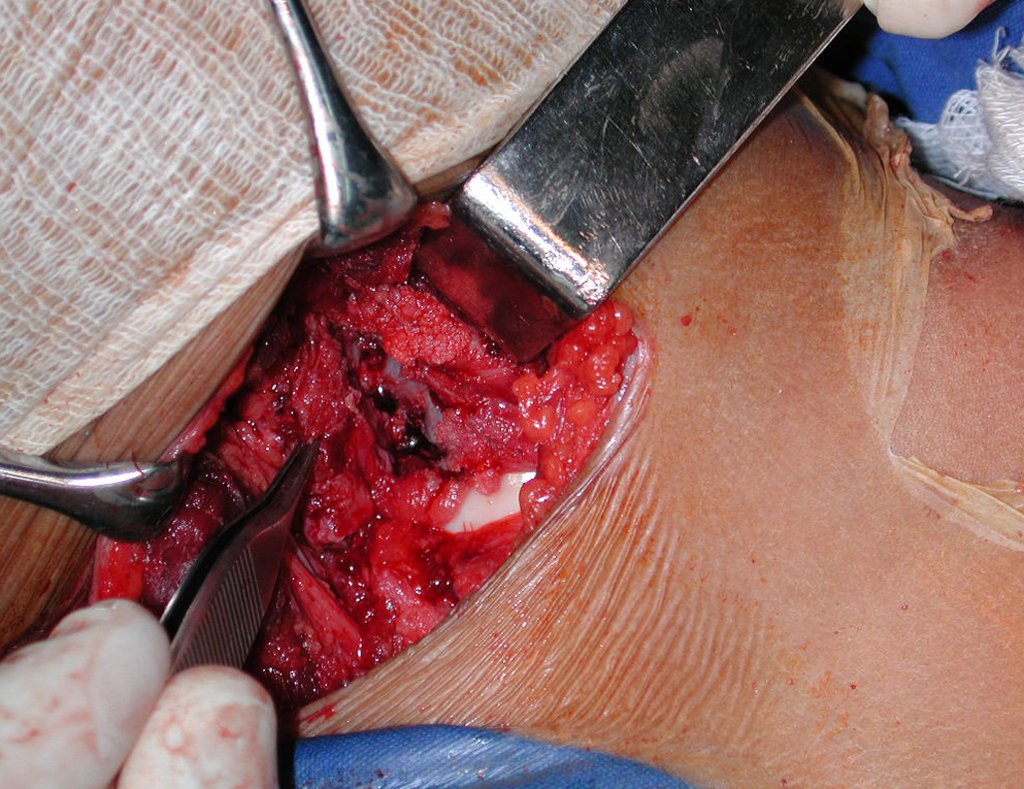
O tratamento típico para o condroma envolve a curetagem da lesão e, se necessário, o enxerto ósseo. Quando o condroma afeta a superfície externa dos ossos, é conhecido como condroma justa-cortical e, em geral, é tratado com ressecção cirúrgica parietal (fig. 21).
Em suma, o condroma é uma condição benigna, porém sua presença e comportamento devem ser cuidadosamente monitorados e tratados para evitar complicações.
Autor : Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel:+55 11 99863-5577 Email: drpprb@gmail.com
Cisto Ósseo Aneurismático
Cisto Ósseo Aneurismático
O Cisto ósseo aneurismático (C.O.A.) pertence ao grupo das lesões ósseas pseudotumorais. Este conjunto de doenças produzem alterações ósseas que mimetizam as lesões tumorais, do ponto de vista de imagem radiográfica.
Cisto Ósseo Aneurismático
As lesões que fazem parte deste grupo são:
cisto ósseo simples.
cisto ósseo aneurismático.
cisto ósseo justacortical (gânglion intraósseo).
defeito fibroso metafisário (fibroma não ossificante).
granuloma eosinófilo.
displasia fibrosa (osteofibrodisplasia).
miosite ossificante.
tumor marrom do hiperparatireoidismo.
cisto epidermóide intra-ósseo.
granuloma reparador de células gigantes.
O cisto ósseo aneurismático, também chamado de cisto hemático multilocular, é lesão de rarefação óssea insuflativa preenchida por líquido serosanguinolento, entremeada por espaços variáveis em tamanho e separados por septos de tecido conectivo contendo trabéculas de osso ou tecido osteóide e células gigantes ostoclásticas (fig 1).
A origem e etiologia deste processo ainda são desconhecidas, apesar de já ter sido descrita por Jaffe e Lichtenstein desde 1942. Estudos citogenéticos sugerem haver correlação entre esta lesão e fenômenos de translocação do cromossoma 17.
A presença de células gigantes do tipo osteoclastos” sugere que ocorreu um processo de reabsorção óssea localizada, acompanhado de acúmulo de sangue e septado ora por tecido conjuntivo ora por tecido osteóide com trabéculas ósseas.
Estas cavidades cheias de sangue não apresentam irrigação sanguínea que possa ser evidenciada por arteriografia ou infusão de contraste intracístico e consequentemente não têm caráter pulsatil. Estas lojas não se encontram vazias portanto não são cistos e nem tampouco representam qualquer forma de aneurisma. O termo “cisto ósseo aneurismático” não é adequado para esta afecção.
Trata-se portanto de lesão benigna e segundo Enneking pode classificar-se como benigna ativa ou agressiva. A presença de áreas de fibrose e ossificação reparadora esta relacionada a regressão do cisto ou resultado de fratura prévia (fig 2).
As lojas ocorrem em número e tamanho variados, aglomerando-se e provocando erosão do trabeculado ósseo, que se expandem e insuflam a cortical. Histológicamente observam-se lacunas sanguíneas separadas entre si por septos conjuntivos e células osteoclásticas, sem atipias.
Entretanto, este “fenômeno” do cisto ósseo aneurismático pode aparecer acompanhando outras lesões tumorais tais como o osteoblastoma, o condroblastoma, o fibroma condromixóide, o tumor de células gigantes, o osteossarcoma teleangiectásico, a displasia fibrosa e o tumor marrom do hiperparatireoidismo, além de lesões metastáticas secundarias à neoplasia da tireóide ou rim. Estes tumores com sua histologia característica podem apresentar áreas isoladas do cisto ósseo aneurismático clássico. Desta forma, pequenos fragmentos de biópsia podem dificultar o diagnóstico preciso (fig 3).
A escolha do local de biópsia deve permitir a obtenção de amostra representativa da heterogeneidade da lesão: A) COA ; B) TGC
Observa-se que a lesão apresenta áreas de conteúdo líquido (a-COA) e áreas sólidas (b-TGC).
Deve-se analisar cuidadosamente a anamnese e as imagens da lesão, escolher o sitio da biópsia que permita colher amostra das diferentes áreas que se apresentam heterogêneas na ressonância magnética, para permitir o diagnóstico preciso.
O cisto ósseo aneurismático clássico tem aspecto homogêneo, enquanto as lesões tumorais citadas, quando acompanhadas de áreas de cisto ósseo aneurismático, tornam-se obrigatoriamente heterogêneas.
É mais freqüente nas três primeiras décadas de vida, com seu pico de incidência entre os 5 e 20 anos de idade, ocorrendo uma leve predominância no sexo feminino.
O paciente geralmente apresenta quadro de dor leve no local da lesão e quando o osso comprometido é superficial pode-se observar sinais inflamatórios como aumento de volume e calor. Geralmente o paciente correlaciona o início dos sintomas com algum traumatismo.
Na evolução pode haver aumento lento, progressivo ou rapidamente expansivo. Acomete qualquer osso, mais freqüentemente os membros inferiores (tíbia e fêmur representando 35% dos casos) e vértebras, inclusive o sacro e na pelve principalmente o ramo iliopúbico. Podem mimetizar sintomas articulares quando se localizam na epífise. O comprometimento na coluna vertebral pode ocasionar sintomas neurológicos compressivos, apesar de na maioria dos casos acometer as estruturas posteriores.
OBJETIVOS
Ao final da leitura deste capítulo, o leitor poderá:
- conhecer o grupo de lesões pseudo-tumorais;
- caracterizar o cisto ósseo aneurismático típico;
- determinar os exames de imagem necessários para o esclarecimento da lesão;
- fazer o diagnóstico diferencial;
- escolher o melhor tratamento para cada situação.
ESQUEMA CONCEITUAL: C. O. A.
No estadiamento ósseo realizado com a cintilografia encontramos lesão única com captação discreta na periferia da lesão.
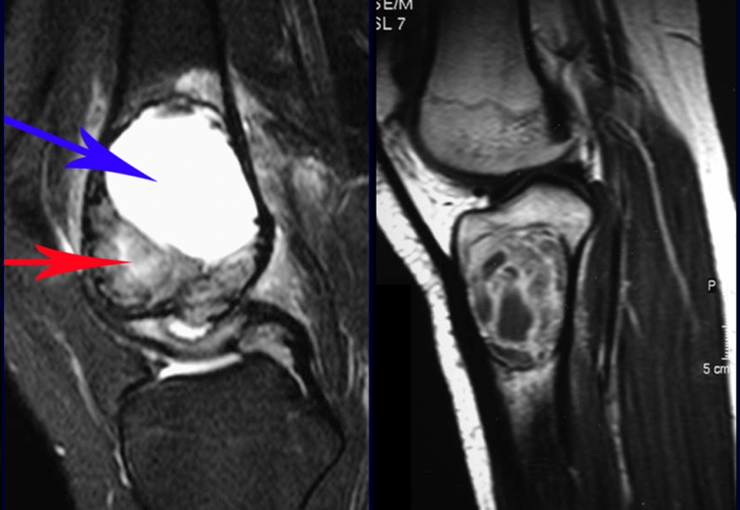
Radiograficamente apresenta-se como lesão insuflativa radiotransparente, preferencialmente na região metafisária dos ossos longos (podendo ocorrer também na epífise e diáfise), com presença de septos dispersos em todo o seu conteúdo, com aspecto “bolhoso” (ou em favo de mel), com afilamento e expansão da cortical, de localização excêntrica em 50% dos casos ou central. Podem ainda ocorrer centralmente na cortical do osso e em menos de 8% dos casos na superfície.
O aspecto radiográfico entretanto é homogêneo. Com a progressão da lesão pode ocorrer formação de triangulo de Codman, dando uma falsa impressão de invasão de tecidos moles, fato este que não ocorre pois a lesão sempre apresenta uma superfície de tecido conjuntivo que a circunscreve (pseudo-cápsula que delimita a área de lesão do osso comprometido e dos tecidos adjacentes).
A ressonância magnética por realizar cortes em diferentes planos mostra com freqüência a presença de níveis líquidos, evidenciando as numerosas bolsas separadas pelos septos conjuntivos. O diagnóstico de cisto ósseo aneurismático na biópsia é aceito com maior tranqüilidade quando na análise da ressonância de toda a lesão não se evidencia nenhum aspecto heterogêneo. A presença de estrutura heterogenia na ressonância magnética, em que a área sólida apresenta impregnação de contraste, implica na necessidade de se obter amostra desta área para o diagnóstico, pois deve tratar-se de caso de associação de cisto ósseo aneurismático com alguma das lesões citadas.
Alguns segmentos ósseos como as extremidades da fíbula, clavícula, costela, terço distal da ulna, proximal do rádio, etc podem ser reessecados, sem a necessidade de reconstrução.
Em outras situações poderemos necessitar de reconstruções segmentares com enxerto ósseo livre ou até mesmo vascularizado ou ainda de reconstruções articulares com próteses nos casos avançados com grande compromentimento articular. Na coluna vertebral, após a ressecção da lesão, pode haver necessidade de artrodese, a fim de evitar instabilidade.
A radioterapia deve ser evitada pelo risco de malignização, entretanto tem sua indicação reservada no controle evolutivo de lesões de difícil acesso, como a coluna cervical por exemplo, ou outras situações em que a reintervenção cirúrgica não é recomendada.
A embolização como terapia isolada é controversa. Pode entretanto ser empregada pré-operatóriamente visando minimizar o sangramento durante a cirurgia. Esta prática é mais utilizada em casos de difícil acesso, embora sua eficácia nem sempre é obtida. A infiltração com calcitonina tem sido relatada com resultado satisfatório em casos isolados.
A recidiva pode ocorrer, pois o fenômeno que originou o cisto é desconhecido e não podemos assegurar que a cirurgia o reparou. O índice de recorrencia pode atingir trinta por cento dos casos.
Questões:
1- O cisto ósseo aneurismático:
a- é uma lesão tumoral
b- é uma lesão mestastática
c- ocorre isoladamente ou acompanha outras lesões ósseas
d- é um pseudo-aneurisma
2- Dentre os diagnósticos diferenciais do COA inclui-se:
a- Condrossarcoma
b- TGC
c- Sarcoma de Ewing
d- defeito fibroso cortical
3- Segundo a classificação de Enneking o COA é:
a- lesão benigna ativa
b- lesão benigna latente
c- lesão maligna de baixo grau
d- lesão maligna de alto grau
4- Em relação ao COA é correto afirmar:
a- ocorre mais frequentemente no paciente idoso
b- apresenta células gigantes do tipo osteoclastos
c- deve preferencialmente ser tratado com ressecção ampla
d- apresenta focos de calcificação
5- O aspecto radiográfico do COA é:
a- lesão óssea condensante
b- lesão óssea heterogênia
c- lesão de rarefação óssea homogênia
d- lesão óssea sem limites precisos.
6- O tratamento preferencial do COA é:
a- curetagem intralesional
b- ressecção segmentar
c- ressecção segmentar + endoprótese
d- Artrodese
7- As lesões tumorais que mais freqüentemente apresentam áreas de cisto ósseo aneurismático são:
a- tgc; condrossarcoma; osteossarcoma e sarcoma de Ewing
b- defeito fibroso; tgc; adamantinoma e cordoma
c- osteoblastoma; condroblastoma; fibroma condromixóide e tgc;
d- osteossarcoma; condroblastoma; granuloma eosinófilo e lipoma
Bibliografia
- ALEOTTI, A.; CERVELLATTI, A.A.;BOVOLENTA, M.R.;ZAGOS,S. Et al Birbeck granules : contribution to the comprehension of intracytoplasmatic evolution. L.Submicrosc. Cytol. Pathol.,30(2):295, 1998.
- AVANZI, O.;JOILDA. F.G.;SALOMÃO, J.C.;PROSPERO, J.D. Cisto ósseo aneurismático na coluna vertebral . Rev. Brás. Ortop., 31:103,1996
- AVANZI, O.;JOILDA. F.G.;PROSPERO , J.D.;CARVALHO PIN TO, W. Tumores benignos e lesões pseudotumorais na colina vertebral . Rev. Brás. Ortop.,31:131,1996.
- BIESECKER, J.L.;HUVOS,A.G .;MIKÉ. V. Aneurisma boné cysts.A clinicopathologic study of 66 cases, Câncer , 26:615,1970
- BURACZEWSKI, J.;M Pathogenesis of aneurismal boné cyst. Ralationship between the aneurismal boné cyst and fibrous displasia of boné . Câncer , 28:116,1971.
- C.D.M. Fletcher…[et al] . Classification of tumor. Pathology and genetics of tumours of solf tissue and bone. World Health Organization
- DABSKA, M,;BURACZEWSKI, J.- Aneurismal boné cyst . Pathology, clinical course and radiologic appearance . Câncer . 23:371,1969.
- DAHLIN, D.C,;IVINS, J.C.- Benignin chondroblastoma of boné . A clinicopathology and electron microscopc study . Câncer .29:760,1972.
- DAILEY , R .; GILLILAUD, C.;McCOY, G.B. Orbital aneuriysmal boné cyst in a patient with renal carcinoma . Am. J . Ophtalm., 117:643, 1944.
- DORFMAN ,H.D.;CZERBIAK,B.Bone tumors. St. Louis,C.V.Mosby Co.,1997. P 855.
- DORFMAN ,H.D.; STEINER, G.C.;JAFFE, H.L. Vascular tumors of thr boné . Hum. Pathol.,2:349, 1971.
- JAFFE, H.L.;LICHTENSTEIN, L . Aneurismal boné cyst :obeservation on fifty cases . J.Bone Join Surg.,39 A :873, 1957.
- JAFFE, H.L.;LICHTENSTEIN, L .Benign chondroblastoma of boné . A reinterpretation of the so called calcifying or chondronaous giant cell tumor. Am J. .,18:969, 1942.
- JAFFE,H . L. Aneurismal boné cyst.Bull. Hosp. J .Dis.,11:3,1950.
- LICHTENSTEIN, L Aneurysmal boné cyst. A pathological entity commonly mistaken for giant cell tumor and occasionally for hemangioma sarcoma. Câncer, 3:279,1954.
- MARTINEZ, V.;SISSONS.H.A. Aneurysmal boné cyst.A review of 123 cases including primary lesions and those secondary to other boné pathoogy. Câncer,61:2291 , 1988.
- PROSPERO, J.D.;RIBEIRO BAPTISTA , P.P.;de Lima Jr., H. Doenças ósseas com células gigantes multinucleadas. Diagnostico diferencial. Rev. Brás. Ortop.,34:214,1999.
- RIUTTER,D.J,;VAN RUSSEL, T.H.G.;VANder VELDE, E.A. Aneuryamal boné cyst. A clinicopathological study of 105 cases. Câncer. 39:2231,1977.
- SCHAJOWICZ,F. Giant cell tumors aneuryamal boné cyst of the spine. J .Bone Joint Surg.,47B:699, 1965.
Autor : Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel:+55 11 99863-5577 Email: drpprb@gmail.com
Condrossarcoma
Condrossarcoma: Histórico, Aspectos Clínicos. Histórico: Em 1920, o Comitê de Registro de Sarcomas Ósseos, do Colégio Americano de Cirurgiões, composto por Ewing, Codman e Bloodgood, publicou a primeira classificação sistemática dos tumores ósseos. Esta classificação englobava uma grande variedade de entidades clínicopatológicas que subdividiam-se basicamente em:
Condrossarcoma: Histórico, Aspectos Clínicos, Classificação, Diagnóstico Diferencial, Tratamento, Complicação e Prognóstico
– tumores primários dos ossos
– tumores desenvolvidos em lesões ósseas pré–existentes
– tumores decorrentes de radiação ionizante
– tumores que invadem os ossos, oriundos dos tecidos moles
– tumores primários das articulações
– tumores metastáticos no esqueleto23.
Em 1925, Keiller e posteriormente Phemister, 1930, foram os primeiros a separar o condrossarcoma dos sarcomas osteogênicos, considerando a distinção entre a suas características morfológica e clínico-radiológica, bem como sua evolução mais lenta e de melhor prognóstico. Em 1939 o “Committee of the bone sarcoma registry” incluiu o condrossarcoma como uma entidade distinta.
Lichtenstein e Jaffe, em 1943, estabeleceram a clara distinção entre o osteossarcoma e condrossarcoma. O osteossarcoma é um tumor produtor de osteóide neoplásico, enquanto, o condrossarcoma, ocorre a partir de cartilagem totalmente desenvolvida, muitas vezes apresentando calcificação ou ossificação, porém nunca produzindo osteóide neoplásico2.
Definição: O condrossarcoma é uma neoplasia maligna de natureza mesenquimal, produtora de substância intersticial e células que assumem aspecto de cartilagem hialina, com graus variados de imaturidade e focos de calcificação frequentes. É a lesão maligna primária do osso mais frequente depois do osteossarcoma23,24 e do tumor de Ewing (silabus), pode acometer qualquer idade, com predomínio entre os 30 e 40 anos7,11,22, com relatos na literatura entre três e 73 anos15.
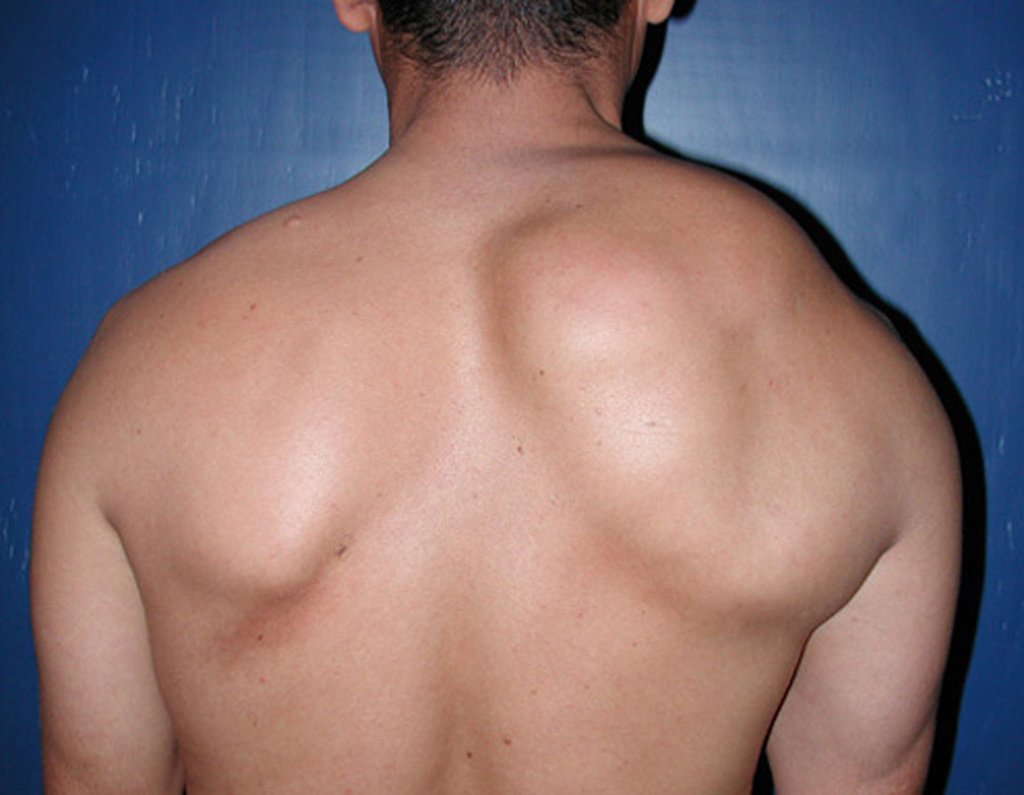
O condrossarcoma ocorre nos ossos de origem endocondral, principalmente na raiz dos membros: ombro (Figuras 1 a 3), pelve (Figuras 4 a 10), costelas e esqueleto axial1, sendo raro nos os ossos de origem membranosa11,14,15,24.
Na maioria dos casos sâo indolores e não causam déficits motores. A ocorrência de fratura é pouco freqüente7,10,13,22 e os pacientes procuram tratamento muitos anos após o aparecimento do tumor, pois os sintomas surgem tardiamente. Huvos11 relatou um caso de condrossarcoma da costela que progrediu durante quinze anos, antes do paciente procurar tratamento.
As figuras 1 a 10 ilustram grandes condrossarcomas da cintura escapular e cintura pélvica, que evoluiram lentamente.
Classificação: Podem ser classificados quanto à localização, histologia e origem.
Quanto à localização podem ser:
A- central (Figuras 11 a 15);
B- justacortical, paraosteal, ou periostal2,6,23,24 (Figuras 16 e 17);
C- periférico ou exofítico, que ocorre sobre um osteocondroma 28 (Figuras 18 e 19) e
D- de tecidos moles13 (Figuras 20 a 31).
Quanto à HISTOLOGIA apresentam diferentes aspectos, podendo ser separados em:
A) Grau de Anaplasia: classificam-se em graus I,
II e III, dependendo da celularidade e mitoses atípicas11,24, sendo:
-Condrossarcoma grau I, bem diferenciado, estrutura semelhante à cartilagem hialina mas com celularidade aumentada, distribuição irregular das lacunas e número variado de células por lacuna, por vezes binucleadas, hipercoradas e polimórficas (Figura 10.32);
-Condrossarcoma grau II, moderadamente diferenciado, maior número de células por lacunas com grande polimorfismo e desarranjo celular (Figura 10.33);
–Condrossarcoma grau III, indiferenciado, acentuada anaplasia, áreas mixóides, células indiferenciadas e escassa matriz hialina (Figura 34).
B) Desdiferenciado: áreas nítidas de cartilagem madura e outras áreas com imaturidade, apresentando alta celularidade e mitoses atípicas8 (Figura 35);
C) Mesenquimal: raro, apresentando campos de cartilagem hialina entremeada por neoplasia indiferenciada de células pequenas e redondas8 (Figura 36), e
D) Células Claras: raro, apresenta células redondas com citoplasma claro ou vacuolizado e com pouca atipia celular2 Figura 37).
Quanto à ORIGEM podem ser:
1- Primário, quando ocorre em tecido que não havia lesão prévia (Figuras 38 e 39).
2- Secundário, que se origina sobre uma lesão cartilaginosa benigna preexistente2,3,6.8,13,14,23,24 (Figuras 40 a 44).
O condrossarcoma secundário ocorre na doença de Ollier ou na Síndrome de Maffucci em 20 à 30% dos casos2,29, podendo ocorrer também a partir de encondroma único, embora seja raro nesta situação.
Pode ainda desenvolver-se a partir da capa cartilaginosa de um osteocondroma solitário, menos de 1%, ou osteocondromatose múltipla, cerca de 10%2 e mais raramente secundário à doença de Paget.
No osteocondroma, quando se observa aumento da lesão após a maturidade esquelética, deve-se pensar na possibilidade de malignização.
Esta malignização é caracterizada por aumento da espessura da capa cartilaginosa maior do que 2 cm29, calcificações irregulares, aparecimento de dor e aspecto heterogêneo da lesão2,6.
Devido às características morfológicas e de comportamento clínico distinto dos subtipos de condrossarcomas, julgamos didático discorrer individualmente sobre a incidência, os aspectos clínicos, radiográficos e anatomopatológicos de cada subtipo:
1. Condrossarcoma Central ou Convencional
É o mais freqüente dos condrossarcomas, correspondendo a 90%8. Representa entre 10,0 a 14,5% de todos os tumores ósseos malignos primários2,23.
Segundo Dahlin e Jaffe afeta homens e mulheres igualmente, enquanto para outros autores há uma prevalência pelo sexo masculino que varia de 10%6,9,14,29 a cerca de 70%, conforme Schajowicz2.
Ocorre mais freqüentemente no adulto entre 30 e 60 anos2,14.24,29.
Sua localização é mais freqüente no segmento proximal do fêmur, do úmero e da tíbia; sendo raro em ossos curtos2,23.
A dor pode ser um sintoma insidioso por vários anos, evoluindo com crescimento lento, aumento de volume, restrição de mobilidade ficando a pele às vezes avermelhada e quente23. Por ser oligosintomático muitas vezes a fratura em osso patológico é a primeira manifestação da doença2,24.
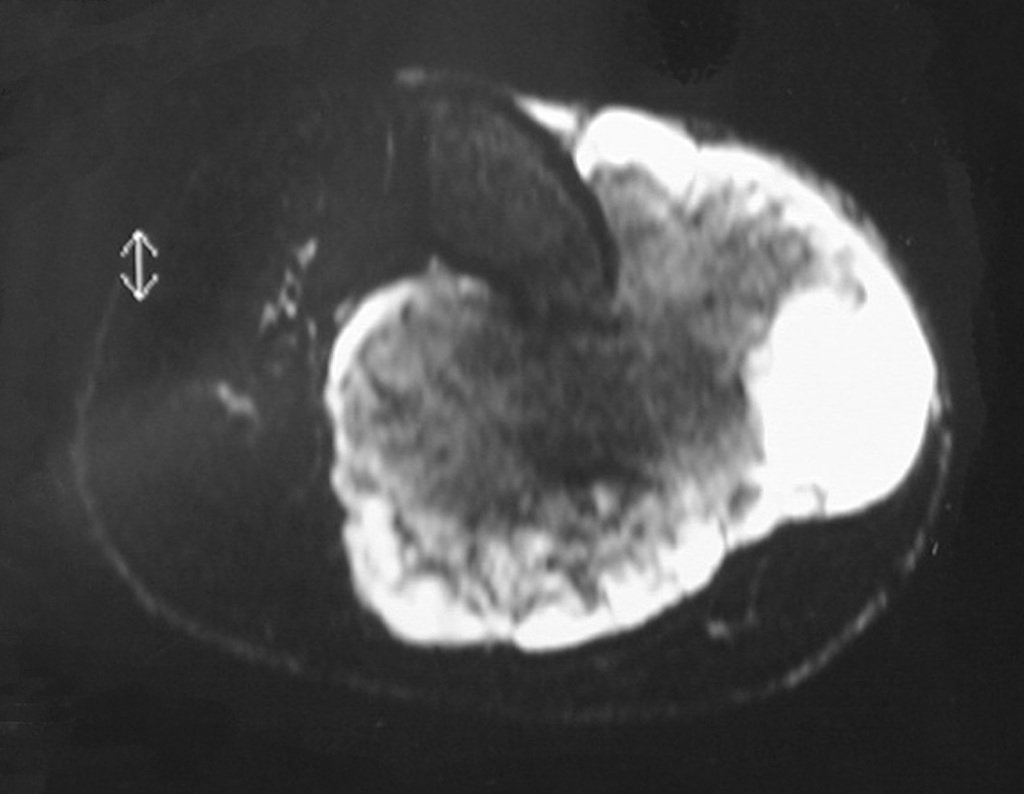
A radiografia mostra lesão metafisária radio transparente, substituindo a medular óssea. O tumor cresce em direção à epífise ou diáfise e erode a cortical interna, provocando lesões em saca-bocado. Pode ocorrer expansão da porção medular do osso, com insuflação da cortical (Figuras 45 e 46).
A radiografia evidencia calcificações frequentes (Figura 47 ). Esta decorre da neoangiogênese do tecido cartilaginoso, que se degenera. Este processo é acelerado nos condrossarcomas e lento nas lesões cartilaginosas benignas e de baixo grau. As calcificações podem ser salpicadas, em flocos de algodão ou anelares23,2,24,13,6,29,5.
O mapeamento ósseo auxilia no estadiamento do tumor (Figura 48 ). A ressonância magnética e a tomografia são importantes para a avaliação da extensão intramedular e comprometimento extra-ósseo da lesão2.
A macroscópia apresenta coloração brancoazulada com focos de calcificação amarelada, formando lóbulos separados por septos de tecido conjuntivo e áreas de necrose2,24,6,14 (Figura 49 e 50).
Microscopicamente, o condrossarcoma central apresenta hipercelularidade, núcleos volumosos, às vezes binucleados, polimorfismo, atipias, matriz intercelular mixóide, invasão e destruição de trabéculas ósseas adjacentes. Esta histologia pode ainda apresentar, baixo ou alto grau de indiferenciação.
As lesões de baixo grau podem ser confundidas com tumores cartilaginosos benignos, já que a diferença histológica destes tumores é sutil. Considera-se lesão de baixo grau quando existe celularidade, atipias, polimorfismo e formas binucleadas em grau moderado12 (Figura 51).
No alto grau ocorre hipercelularidade, atipias e polimorfismo acentuado, com várias figuras mitóticas em matriz intercelular mixóide14,12.
2. Condrossarcoma justacortical (ou de superfície)
Também chamados de parosteal ou periosteal,estes tumores desenvolvem-se na superfície do osso.
São raros, representam 20 % dos condrossarcomas em geral são de baixo grau e incidem em adultos jovens23. Acometem a região metadiafisária dos ossos longos com preferência na região posterior e distal do fêmur, anterior e proximal da tíbia e proximal do úmero14.
A lesão envolve a cortical, com margens mal delimitadas e crescem de modo mais rápido que o condrossarcoma convencional. Apresentam consistência endurecida, geralmente indolores e sem sinais flogísticos na pele subjacente23 (Figuras 52 a 60).
Na variável altamente maligna há erosão da cortical, presença de tumor palpável, mole e doloroso2.
Radiograficamente pode ocorrer lesão de rarefação óssea, transparente, com focos de calcificação entre a cortical óssea erodida e o periósteo elevado.
Macroscopicamente, ao diagnóstico, é uma lesão maior que cinco centímetros, lobulada e aderida à superfície do osso.
A microscopia é similar ao condrossarcoma convencional. Nódulos do tumor podem invadir os tecidos moles periféricos.
3. Condrossarcoma periférico ou exofítico Diferencia-se do tipo justa cortical, pois surge a partir de um osteocondroma pré-existente. Deve-se considerar malignização de um osteocondroma quando ocorre crescimento da lesão após a maturidade esquelética, sem trauma prévio ou atrito repetitivo.
Radiograficamente apresentam tumores de grande volume, com áreas radiopacas na periferia, de aspecto globoso ou ovóide, superfície lisa ou multilobulada, calcificado na porção central, fortemente implantado no osso hospedeiro, aparentando ser um tumor vegetante o que nem sempre se confirma, pois tem limites externos bem definidos23.
Crescem mais lentamente do que o tipo central e freqüentemente são grandes ao diagnóstico12,14.
Este tipo de condrossarcoma cura-se somente com a ressecção adequada. Deve-se fazer uma ressecção parietal da porção óssea onde o osteocondroma encontra-se inserido29,12, evitando-se a dissecção romba da superfície da lesão.
Na degeneração sarcomatosa ocorre aumento da espessura da capa de cartilagem, com calcificações irregulares e dor onde anteriormente era indolor2,4.
São mais frerquentes no ilíaco e na escápula, seguido da região proximal do fêmur, distal do fêmur, proximal do úmero e proximal da tibia3,12,23,29.
As figuras 61 a 103 ilustram exemplos de condrossarcoma periférico, secundário a osteocondroma, com diferentes aspectos, nas principais localizações em frequência.
O diagnóstico histológico de condrossarcoma bem diferenciado é um desafio.
O mesmo aspecto histológico de irregularidade na disposição e no número das células dentro da matriz condróide, com alterações nucleares de hipercromasia, discreto polimorfismo e algumas mitoses atípicas, pode representar entidades diferentes: condrossarcoma, quando situados em raízes de membros e condroma quando encontrados nas mãos e pés.
Na microscopia a descrição dos condromas das mãos e dos pés, é semelhante à do condrossarcoma central23.
Os dados de história clínica, da localização e os aspectos de imagem devem ser valorizados para a conclusão do diagnóstico e a definição da conduta adequada12,14,23.
4. Condrossarcoma Mesenquimal
Descrito inicialmente por Lichtenstein e Bernstein em 195916, é extremamente raro24. A maior casuística, trinta casos, foi publicada por Salvador18.
Caracteriza-se por áreas de cartilagem diferenciada, entremeadas por tecido mesenquimatoso com células redondas ou fusiformes, altamente vascularizadas com padrão hemangiopericítico2 (Figura 104).
Apresenta discreto predomínio no sexo feminino, ocorre entre a segunda e terceira décadas de vida2,6,14, surge freqüentemente nas extremidades inferiores, nos maxilares, mandíbula e costelas. A dor e o aumento de volume são os principais sintomas clínicos2.
Pode assemelhar-se ao condrossarcoma convencional.
Radiograficamente tem aspecto agressivo29 com comprometimento de tecidos moles e metástases pulmonares freqüentes12.
Apresenta alto grau de malignidade, com pequenas células azuis redondas ou fusiformes que rodeiam ilhas de cartilagem, de aparência benigna bem diferenciada, padrão semelhante ao hemangiopericitoma24,29.
As células assemelham-se a condroblastos indiferenciados6.
Macroscopicamente apresentam áreas de coloração branco-acinzentada ou amarelada, de consistência amolecida, alternadas com áreas endurecidas, de aspecto cartilaginoso e focos de calcificação.
5. Condrossarcoma de Células Claras
Neoplasia rara, localizada nas epífises de ossos longos e composta por células redondas com citoplasma abundante, claro e numerosas células gigantes2,24, 29 (Figura 105).
Afeta essencialmente os adultos e envolve o fêmur proximal, úmero e tíbia2,29.
Na radiografia mostra-se como uma lesão epifisária, bem definida, semelhante ao tumor gigante celular (T.G.C.)2 ou ao condroblastoma, interpretado por alguns autores como a evolução maligna desta neoplasia4.
A dúvida diagnóstica com o condroma pode ocorrer, devendo-se sempre considerar a agressividade radiográfica para a definição da conduta adequada.
6. Condrossarcoma Desdiferenciado
É um sarcoma altamente anaplásico junto a um condrossarcoma maligno de baixo grau, apresentando transição abrupta entre ambos29 (Figura 106).
Pode ter aspecto de fibrohistiocitoma maligno, fibrossarcoma, osteossarcoma ou rabdomiossarcoma2,29.
Acomete a pelve e os ossos longos, particularmente o fêmur e o úmero. Ocorre nos pacientes acima dos vinte anos de idade e apresenta pico de incidência entre 40 e 50 anos, sem predileção entre homens e mulheres.
Na radiografia as lesões são semelhantes ao condrossarcoma comum, mas a presença de uma área maior de lise na cortical sugere lesão agressiva29.
Diagnóstico Diferencial:
Apresenta diagnóstico diferencial com a miosite ossificante, o fibroma condromixóide, o T.G.C., o linfoma não Hodgkin6,23,29 e com o cisto ósseo aneurismático, por seu caráter multiloculado. Histológicamente, o subtipo justacortical assemelha-se ao condroma, ao osteocondroma, ao condroblastoma e ao osteossarcoma de superfície16.
O condrossarcoma de células claras tem condrócitos malignos com citoplasma claro, células gigantes tipo osteoclasto e formação de osso reativo intralesional causando confusão com osteossarcoma.
O condrossarcoma mesenquimal é formado por ilhas de cartilagem hialina bem diferenciada circundada por lâminas de células pequenas e redondas, que lembram hemangiopericitoma e sarcoma de Ewing 14.
O condroma central dos ossos longos, o condrossarcoma e o infarto ósseo são muitas vezes de difícil diferenciação, necessitando acompanhamento clínico e radiográfico para avaliar a progressão ou não da lesão, antes de definir a conduta. A biópsia muitas
vezes não é definitiva para o diagnóstico12,23,29.
Tratamento:
O tratamento do condrossarcoma é cirúrgico25, devendo-se eleger uma ressecção ampla, incluindo o trajeto da biópsia13,21.
A radioterapia é ineficaz6 no controle desta neoplasia. Para as lesões de alto grau pode-se discutir indicação de quimioterapia utilizando o protocolo para sarcomas de grandes células, baseada em antraciclicos9999. Para o condrossarcoma mesenquimal, que apresenta predomínio de células pequenas e indiferenciadas, a quimioterapia quando indicada recai sobre o protocolo de tratamento do Tumor de Ewing.888
Em ambos os casos a resposta à quimioterapia costuma ser ruim6. O tratamento desta neoplasia deve ser particularizado para cada subtipo clínico:
– Condrossarcoma central apresenta altos índices de cura com a cirurgia adequada, portanto não se pode subestimar o seu tratamento com curetagem intralesional,mesmo seguida de métodos adjuvantes complementares, seja com fenol, nitrogênio líquido, eletrotermia ou laser CO2 21.
Desta maneira, nos casos de dúvida diagnóstica entre condroma e condrossarcoma grau I é preferível observar a evolução desta lesão, pois é sabido que a biópsia não será conclusiva, já que o diagnóstico diferencial histológico entre condroma e condrossarcoma grau I é difícil.
Em alguns casos, estas lesões podem ser tratadas com cirurgias conservadoras sem a realização de biópsia prévia21.
Quando os exames de imagem: radiografia, tomografia e ressonância magnética, mostram uma lesão central, sem erosão da cortical interna, de achado casual e indolor deve-se reavaliar inicialmente dentro de três meses, estando inalterado repete-se no período de seis meses e se a lesão permanecer inalterada, programa-se reavaliações anuais.
Se, em qualquer momento, houver alteração do quadro clínico ou de imagem, deve-se tratar como condrossarcoma central, realizando-se a ressecção ampla da lesão e reconstrução com endoprótese não convencional, osteossíntese com enxerto autólogo ou homólogo ou cirurgia ablativa conforme a necessidade de cada caso.
Na experiência destes autores é desnecessário operar um condroma indolor, quando é achado casual, sem caracteres de agressividade radiográfica. Realizar uma curetagem intralesional, com adjuvante local e enxerto ou cimento, não dispensará a necessidade de observação cuidadosa. Caso o exame anatomopatológico de toda a curetagem revele que se tratava de condrossarcoma, será muito pior re-operar esta região já manipulada cirurgicamente.
Há vários casos de “condroma” em que a histologia da curetagem intralesional corroborou o aspecto da biópsia de “condroma” e no entanto tiveram evolução desfavorável. No acompanhamento destes pacientes os exames de imagem revelaram que estava havendo “nova” lesão no local e que se tratava agora de condrossarcoma.
Nestas curetagens pode ocorrer disseminação local, à distância e até desdiferenciação do condrossarcoma, piorando significativamente o prognóstico.
– Condrossarcoma justacortical, o tratamento é essencialmente cirúrgico, podendo-se realizar a ressecção parcial parietal EXEMPLO quando possível, procedimento eficaz e de menor morbidade em relação a ressecção segmentar.
– Condrossarcoma periférico, secundário à osteocondroma, deve-se tomar cuidado principalmente com a superfície da lesão, que apresenta anaplasia.
O perimísio dos tecidos moles ao redor deve ser removido como margem oncológica, para evitar a recorrência local.
É importante ressaltar que quando ocorre crescimento de uma exostose óssea após a maturidade esquelética, calcificação heterogênea, capa cartilaginosa espessa, sem relação com atrito ou trauma, provavelmente trata-se de um condrossarcoma.
Nesta situação, uma amostra de biópsia negativa não exclui a possibilidade de malignidade no restante da lesão, devendo-se realizar a cirurgia de ressecção com margem oncológica, com especial atenção à superfície da lesão.
– Condrossarcoma Mesenquimal, além da necessidade do controle local com a cirurgia ampla, podem eventualmente ter indicação de tratamento quimioterápico complementar9999.
– Condrossarcoma Desdiferenciado, como o Condrossarcoma de Células Claras, deve-se realizar o controle local com a cirurgia ampla e quimioterapia com cisplatina e doxorubicina9999.
Complicações:
A curetagerem intralesional de condrossarcoma pode levar a recorrência local da doença e a desdiferenciação histológica mais agressiva.
Nos casos de condrossarcomas desdiferenciados, as metástases hematogênicas para os pulmões são freqüentes, podendo apresentar disseminação linfática e recidiva local29. Muitos condrossarcomas apresentam tendência de disseminação local14, atingindo tamanhos enormes e tornando-se inoperáveis, causando a morte por compressão ou complicações desta propagação local.
A recidiva local aumenta a incidência de metástases pulmonares21.
Bibliografia
1. ACKERMAN, L.V.; SPJUT, H.J. Tumors of bone and cartilage. Atlas of tumor pathology. Washington,Air Force Inst. Pathology, 1962, fasc, 4.
2. CANALE, S.T. Cirurgia ortopédica de Campbell.Barueri: Manole; 2006
3. DAHLIN, D.C. Tumores óseos . Barcelona: Ediciones Toray S/A; 1982
4. DORFMAN, H.D.; CZERNIAK, B. Bone tumors. St Louis, C.V. Mosby Co., 1997, cap. 7, p.410.
5. EDEIKEN, J.; HODES, P.J. Diagnóstico radiológico de las enfermedades de los huesos. Buenos Aires, Panamericana, 1977, cap. 15.
6. ETCHEBEHERE, M. Tumores cartilaginosos malignos: Condrossarcomas. In: Camargo O.P. Clínica Ortopédica. Rio de Janeiro: Med si; 2002. p. 753-759
7. FELDMAN, F. Cartilaginous tumors and cartilage-forming tumor like conditions of the bonés and soft tissues. In: Diseases of the Skeleton System (Roentgen Diagnosis). Part. 6 – Bone Tumors, New York, Springer-Verlag, 1977,p.177.
8. FLETCHER, C.D.M., Unni K.K., OMS – Merters F. (Eds.): World Health Organization. Classification of Tumors. Pathology and Genetics of Tumors of Soft Tissue and Bone. IARC Press: Lyon 2002.
9. GREENSPAN, A. Radiologia ortopédica. Rio de Janeiro: Guanabara; 2001.
10. HENDERSON, E.D.; Le PAGE, G. A. Apud FELDAMAN, F. Cartilaginius tumors and cartilage forming tumor like conditions of the bone and soft tissues. In: Disease of the Skeletal System (Roentgen Diagnosis).
Part. 6 – Bone tumors, New York, Springer Verlag, 1977, p.182.
11. HUVOS, A.G. Bone tumors Diagnosis, Treatment and Prognosis. Philadelphia, W. B. Saunders Co., 1979, p. 13.
12. JAFFE, H.L. Tumores y estados tumorales oseos y articulares. México: La Prensa Medica Mexicana;1966.
13. JESUS-GARCIA, R. – Reynaldo Jesus-Garcia
14. LICHTENSTEIN, L. Barcelona: Talleres Gráficos Ibero-Americanos; 1975.
15. LICHTESTEIN, L. Bone Tumor. 4 Ed St. Louis,C.V. Mosby Co., 1972, cap. 15.
16. LICHTESTEIN, L.; BERNSTEIN, D. Unusual benign and malignant chondroid tumors of bone. Cancer, 12:1142, 1959.
17. MARCOVE, R.C. Condrosarcoma: Diagnóstico y tratamiento. In: Clínicas Ortopécias de Norteamérica. Tumores del aparato musculosquelético. Buenos Aires, Panamericana, 1977, cap. 7.
18. MARCOVE, R.C. et al. Chondrosarcoma of the pélvis and upper end of the femur. Na analisys of factors influencing survival time in113 cases. J. Bone Joint Surg., 54A:61, 1972.
19. MARCOVE, R.C.; SHOJI, H,; HARLEN, M. Altered carbohidrate metabolism in cartilaginous tumors. Contemp. Surg. 5:53, 1974.
20. McFARLAND, G.B.Jr.; McKINLEY, L.M.; REED, R.J. Dedifferentiation of low grade chondrosarcomas. Clin. Orthop., 122:157, 1971.
21. MENENDEZ, L.R. Orthopaedic knowledge update: Actualizaciones en cirugía ortopédica y traumatología. Barcelona: Ars Medica; 2003.
22. O’NEAL, L.W.; ACKERMAN, L. V. Chondrossarcoma of boné. Cancer, 5:551, 1952.
23. PRÓSPERO, J.D. Tumores Ósseos. São Paulo, Roca, 2001, cap. II.
24. ROBBINS. Patologia estrutural e funcional. Rio de Janeiro: Guanabara; 1996.
25. ROMSDAHL, M.; EVANS, H.L.; AYALA, A.G. Surgical treatment of chondrosarcoma. In: Managment of primary bone and soft tissue tumors. Chicago, Year book med. Publisher Inc., 1977, p. 125.
26. ROMSDAHL, M.; Evans, H.L.; Ayala, A.G. Surgical treatment of chondrosarcoma. In: Managment of primary bone and soft tissue tumors. Chicago. Year book med. Publisher Inc., 1977, p.125.
27. SALVADOR, A.H.; BEABOUT, J.W.; DAHLIN, D.C. Mesenchimal chondrosarcoma. Cancer, 28:605, 1971.
28. SCHAJOWICZ, F. Justacortical Chondrosarcoma. J. Bone Joint. Surg., 59B:473, 1977.
29. SCHAJOWICZ, F. Tumores y Lesiones Seudotumorales de Huesos y Articulaciones. Buenos Aires: Editora Médica Panamericana; 1982.
30. TORNBERG, D.N.; RICE, R.W.; JOHNSTON, A.D. The ultrastructure of chondromyxoid fibroma.Clin. Orthop. Rel. Research, 95:295, 1973.
999. J Clin Oncol 30:abstrat 100:23,2012(maluf)
888. Buzaide, A.C.; Maluf, F.C.; Rocha Lima, C.M.
Manual de Oncologia Clinica do Brasil. Dendrix Edição e Design ltda. São Paulo (XI) Sarcomas Ósseos do Adulto, 560-79. 2013
Autor : Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel:+55 11 99863-5577 Email: drpprb@gmail.com
Osteoma Osteóide do Colo do Fêmur em Criança
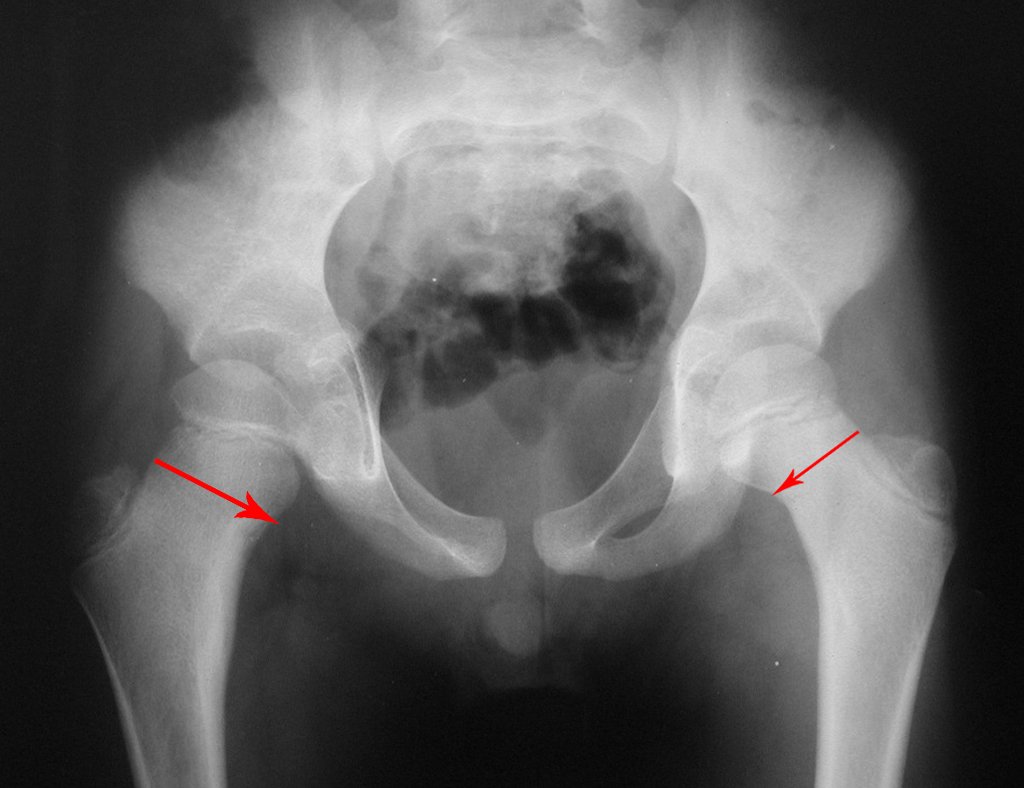
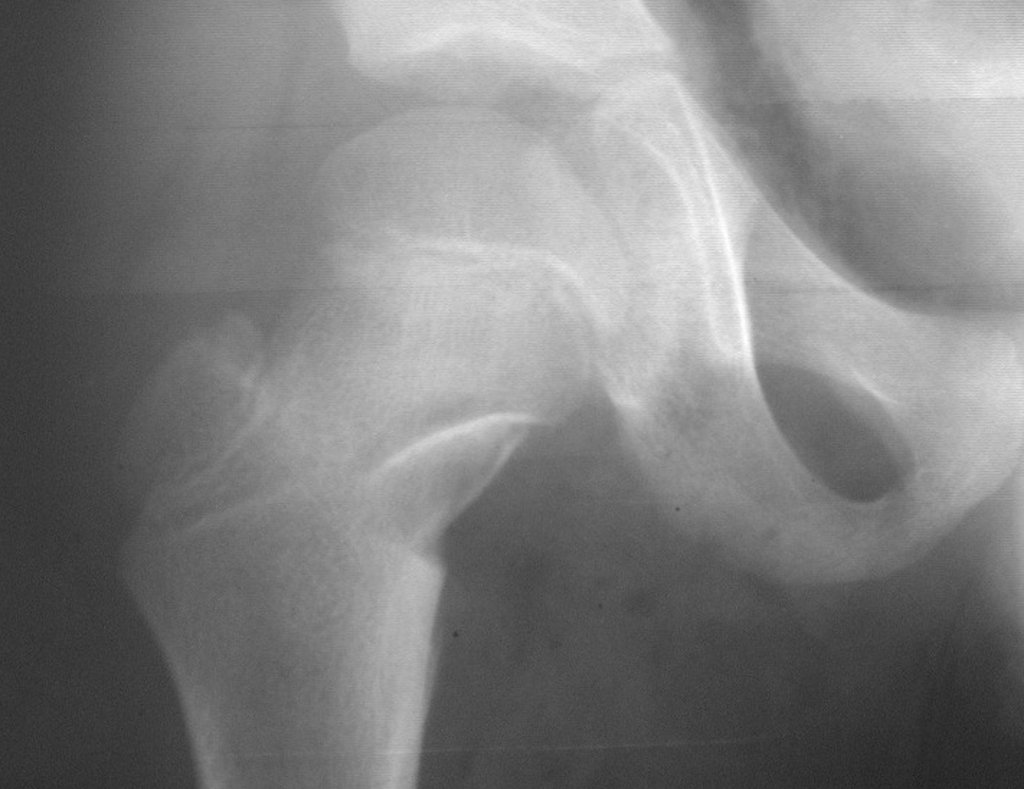
Osteoma Osteóide Do Colo Do Fêmur Em Criança. Paciente masculino, com oito anos e cinco meses de idade, referia dor do quadril direito havia cinco meses. As radiografias do quadril evidenciaram lesão esclerótica com nicho central no colo femoral direito. (Figuras 1 a 4).
05. Osteoma Osteóide do Colo do Fêmur em Criança – Conduta – Planejamento – Técnicas de ressecção e de reconstrução com enxerto autólogo
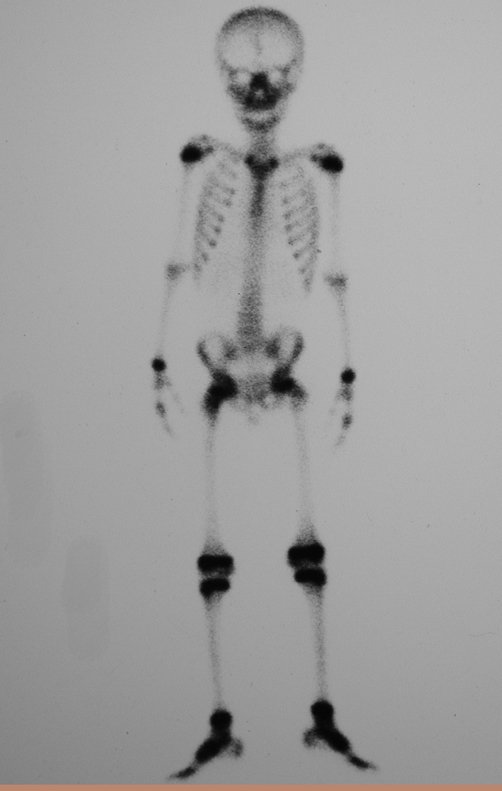
A cintilografia óssea revelou a presença de imagem única, com intensa captação no colo. (Figuras 5 a 7).
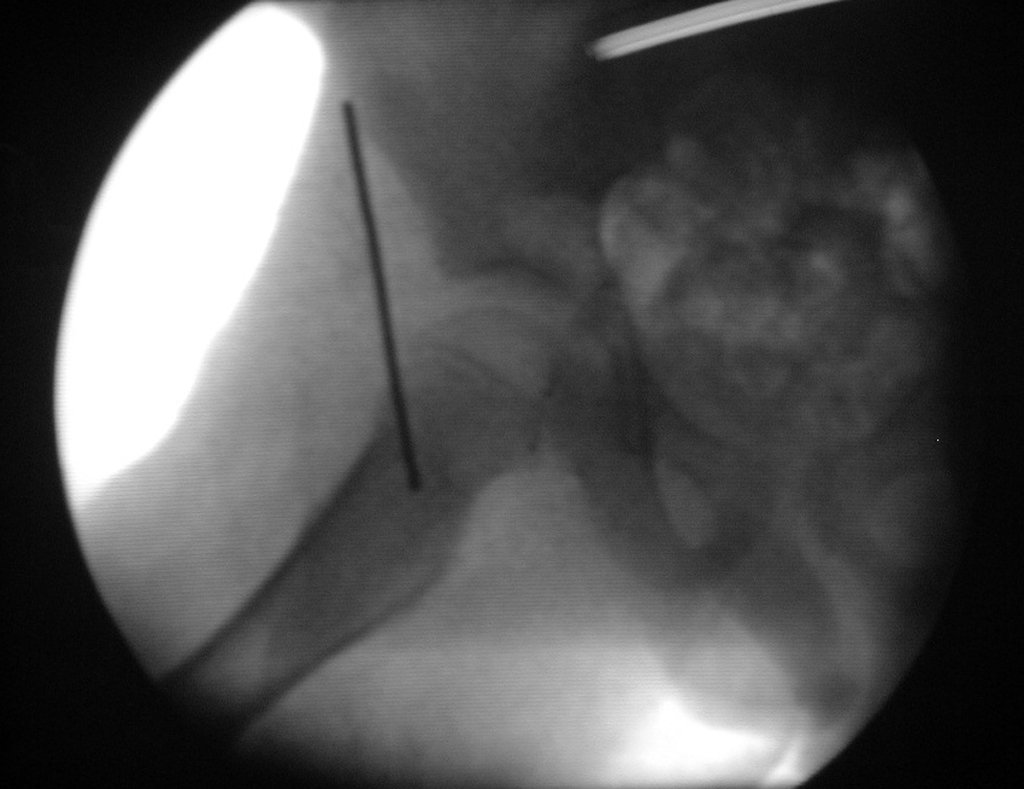
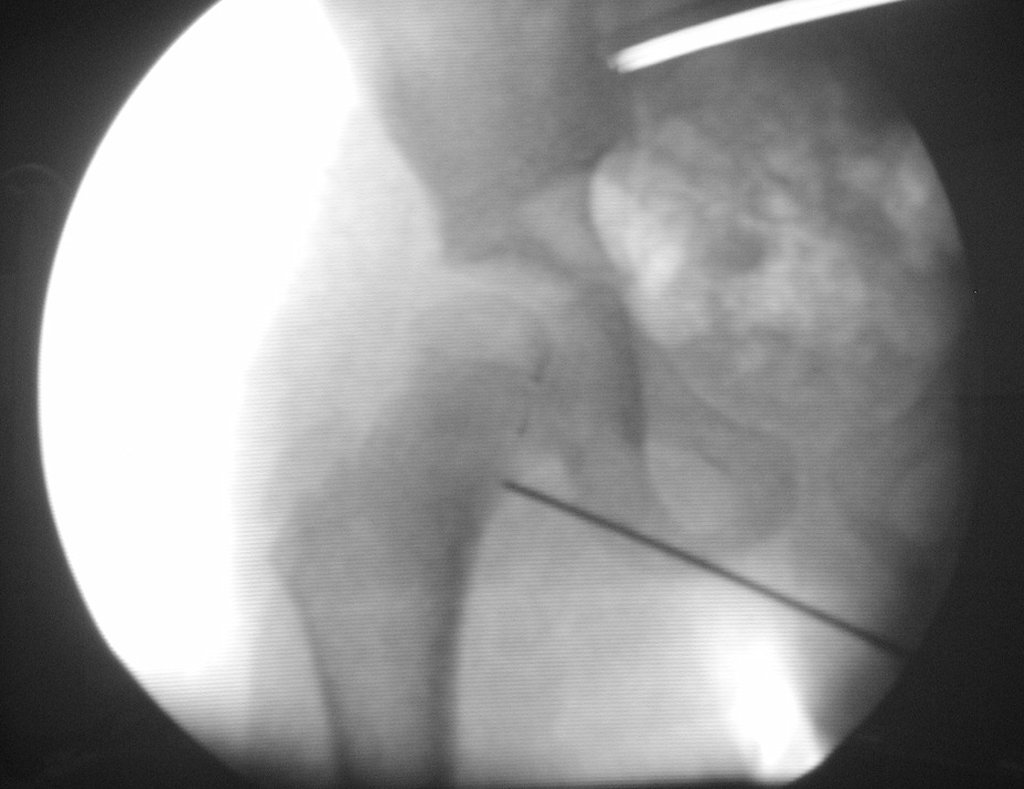
Para o planejamento cirúrgico, na sala de radioscopia, sob anestesia, localiza-se o colo femoral e realiza-se um pequeno orifício na cortical, o mais próximo do centro do nicho, realizando-se os controles no perfil e frente (Figuras 8 a 11).
Após a marcação, realiza-se uma tomografia para calcular, milimetricamente, a distância do orifício realizado, até o centro da lesão (Figuras 12 e 13).
Esta falha óssea representa mais de 25 % do colo femoral e pode demorar cerca de três anos para refazer-se. Nesta localização, o risco de fratura do colo é muito grande e devemos ser criteriosos e reconstruir a falha com enxerto autólogo, preferencialmente.
O osteoma osteóide é uma neoplasia óssea benigna que quando é ressecado em bloco ocorre a cura da lesão, sem necessidade de nenhum outro tratamento complementar. Em locais com alto risco de fratura, como o colo femoral, é imperativo a reconstrução com enxerto autólogo, para permitir a restituição anatômica da articulação, viabilizando uma função normal do quadril.